Основи рятування і збереження життя людини у невідкладному стані
Ушкодження грудної клітки
Травми грудної клітки небезпечні важкими ускладненнями дихальної та серцево-судинної систем і їх поділяють на закриті та відкриті. Розрізняють дві групи закритих ушкоджень грудної клітки: без ушкодження та з ушкодженням каркаса грудної клітки. До першої групи відносять: забиття, струс, стискання; до другої – переломи ребер і груднини. Закриті ушкодження бувають без порушення та із порушенням цілості органів грудної порожнини, кісток, можуть комбінуватися з іншими травмами, що значно ускладнює перебіг головного ушкодження.
Закриті ушкодження грудної клітки у разі тупої травми можуть виникнути в результаті дії вибухової хвилі, внаслідок руйнації споруд, стискання важкими предметами тощо. У мирний час закриті ушкодження явно переважають за частотою над пораненнями (за статистикою, понад 90 % від усіх травм грудей).
Забиття грудної клітки виникає внаслідок сильного удару, падіння на твердий предмет. Для забитого місця характерне ушкодження м’яких тканин у вигляді болісної припухлості, спричиненої внутрішньом’язовим або під шкірним крововиливом, що посилюється під час пальпації забитої ділянки, рухів, на вдиху.
ДМД. Місцево – холод, ненаркотичні анальгетичні засоби. Лікування великих гематом проводять у хірургічних стаціонарах шляхом пункцій або оперативно.
Струс грудної клітки відбувається під час падіння з висоти або різкого нетривалого стискання грудної клітки. Встановлення діагнозу ґрунтується на вивченні анамнезу, відсутності помітних зовнішніх ознак ушкодження і наявності вираженої загальної реакції організму аж до шоку. Найчастіше у разі струсу органів грудної клітки у потерпілого спостерігають блідість, ціаноз шкіри й слизових оболонок, задишку на видиху, тахікардію, холодний піт, втрату свідомості. У разі струсу серця – стискальний біль за грудиною, серцебиття. Можлива також первинна зупинка серця.
ДМД. Потерпілому надають напівсидячого положення, проводять протишокову терапію і транспортують до медичного закладу.
Стискання грудної клітки належить до важких закритих травм, трапляється на виробництві, найчастіше внаслідок вибухів, обвалів, а також під час автомобільних аварій та інших ситуацій.
У період стискання грудної клітки повітря, наявне у легенях, стискається, що призводить до розриву легеневої тканини, кровоносних судин, бронхів. У цей момент підвищується тиск у венах шиї та голови, дрібні судини розриваються, спричиняючи численні дрібно крапчасті крововиливи на шкірі та слизових оболонках голови, на верхній частині тулуба. У разі сильного стискання внаслідок раптового підвищення внутрішньо-грудного тиску виникає травматична асфіксія. Для неї характерні такі ознаки: обличчя та шия потерпілого набряклі, шкіра вкрита дрібно крапчастими крововиливами, які місцями зливаються і надають їм багровосинюшного відтінку. Особливо помітні субкон’юнктивальні крововиливи (склери цілком закриті гематомою). Може статися кровотеча з носа і вух, що нерідко призводить до помилкового діагнозу перелому основи черепа. Лінія крововиливів на шкірі має чітко окреслену межу, що обривається на рівні верхньої лінії стискання. У місцях щільного прилягання одягу (комір сорочки, чоловічі підтяжки, жіночий бюстгальтер тощо) крововиливи на шкірі відсутні, тут залишаються білі плями. Можна спостерігати також відбитки намиста, сережок тощо.
Множинні переломи ребер, які нерідко поєднуються зі стисканням грудей, та ушкодження легеневої паренхіми обтяжують перебіг захворювання. Стискання грудей (“травматична асфіксія”) у перші години й дні після травми супроводжується тяжким станом, ядухою, іноді гострою дихальною недостатністю. Зовнішній вигляд хворого справляє вкрай тяжке враження. Проте за умови правильно проведеної консервативної терапії травматична асфіксія може закінчитися повним одужанням.
ДМД надають у такій послідовності: вивільняють потерпілого з-під завалу, залишають у спокої, вводять знеболювальні речовини, транспортують до хірургічного стаціонару у напівсидячому положенні (під спину підкладають валик з одягу).
Переломи ребер виникають у разі забиття, падіння, стискання грудної клітки, можуть бути поодинокими та множинними, із зміщенням або без зміщення уламків ребер. Внаслідок зміщення уламків ребер виникають ускладнення у вигляді ушкодження міжребрових судин і нервів, листків плеври й легеневої тканини, розвитку пневмотораксу, гемотораксу та підшкірної емфіземи.
Для переломів ребер характерний біль у місці перелому (локальна болісність), що посилюється під час кашлю, глибокого дихання, натужування і зміни положення тіла. Достовірними клінічними ознаками перелому ребер є наявність патологічної рухомості уламків ребер, крепітація кісткових фрагментів і деформація грудної клітки (у разі множинних переломів ребер). Якщо поодинокі переломи ребер не спричинюють порушень дихання і гемодинаміки, то множинні, подвійні й двобічні переломи перебігають тяжко з ознаками гострої дихальної недостатності.
Основним методом діагностики переломів ребер є рентгенологічне дослідження органів грудної порожнини, під час якого виявляють уламки ребер.
Перелом груднини може бути ізольованим або поєднуватися з переломами ребер, особливо їхньої хрящової частини. Найчастіше перелом груднини настає у разі прямої дії сили, він особливо характерний для водіїв автотранспорту, які потрапили в аварію, коли внаслідок різкого гальмування кермо вдаряється в передню поверхню грудної клітки.
Перелом грудини супроводжується крововиливом під окістя й у підшкірно-жирову клітковину. Потерпілий скаржиться на різкий біль у місці перелому, відчуття ядухи та тупого болю за грудиною, що нагадує стенокардію. Спостерігаються набряклість і деформація грудини, крововилив у місці травми, а іноді й ізольований крововилив над яремною ямкою.
ДМД полягає у накладанні фіксувальної пов’язки на грудну клітку в момент максимального видиху за допомогою широкого бинта або рушника. Хворого потрібно терміново госпіталізувати до хірургічного відділення. Транспортування здійснюють у положенні напівсидячи на ношах. Необхідно контролювати частоту і глибину дихання, частоту серцевих скорочень, рівень артеріального тиску.
Участь ребер в акті дихання призводить до того, що повна іммобілізація перелому ребер є практично неможливою. Тому основним принципом лікування поодиноких переломів, як і перелому груднини, є безпов’язковий метод із застосуванням повторних новокаїнових блокад. Усунення болю нормалізує акт дихання, сприяє збільшенню екскурсій грудної клітини і є одним із найкращих засобів запобігання тяжких посттравматичних пневмоній.
Значно складнішим є лікування у разі множинних, подвійних або двобічних переломів ребер, що супроводжуються розвитком гострої дихальної недостатності, підшкірною емфіземою, кровохарканням. Таким потерпілим забезпечують суворий постільний режим з піднятою верхньою половиною тулуба, призначають анальгетики, кисневу терапію, місцеві новокаїнові блокади.
Відкриті ушкодження грудної клітки розділяють на непроникні й проникні, наскрізні й сліпі.
Непроникні поранення грудної клітки належать до ушкоджень легкого ступеня тяжкості, однак у разі потрапляння інфекції або внаслідок відкритих переломів ребер розвиваються тяжкі ускладнення.
ДМД полягає у накладенні стисної асептичної пов’язки, введенні знеболювальних засобів, госпіталізації до хірургічного стаціонару.
Проникні поранення грудної клітки, як правило, значно тяжчі за непроникні, оскільки супроводжуються такими ускладненнями, як гемоторакс (скупчення крові в плевральній порожнині внаслідок розриву судин та органів грудної клітки), пневмоторакс (скупчення повітря в плевральній порожнині), гемопневмоторакс (скупчення крові та повітря в плевральній порожнині), ушкодження внутрішніх органів, гостре недокрів’я внаслідок крововтрати. Завжди розвивається травматичний шок. Ці ускладнення рідко бувають ізольованими, частіше вони поєднуються одне з одним.
Гемоторакс – це скупчення крові у плевральній порожнині. Джерелом кровотечі можуть бути пошкоджені судини легень, поранення серця і магістральних судин, поранення судин грудної стінки (міжреберні артерії і внутрішня грудна). Клінічні ознаки гемотораксу є досить чіткими. Сам факт проникного поранення грудей є приводом для того, щоб запідозрити наявність гемотораксу. У разі значного гемотораксу характерна блідість шкірних покривів, часте поверхневе дихання, за значного зміщення серця – ціаноз. Артеріальний тиск за відсутності чималої крововтрати залишається нормальним або трохи підвищеним. Пульс прискорений і напружений. Якщо внутрішньоплевральна кровотеча триває, розвиваються ознаки гострої крововтрати.
Пневмоторакс виникає внаслідок проникнення повітря через рану грудної стінки, бронхів або легені. Він може бути спонтанним, без попередньої травми або інших явних причин, і травматичним, спричиненим травмою грудної клітки. Розрізняють також відкритий, закритий і клапанний пневмоторакс (рис. 32).




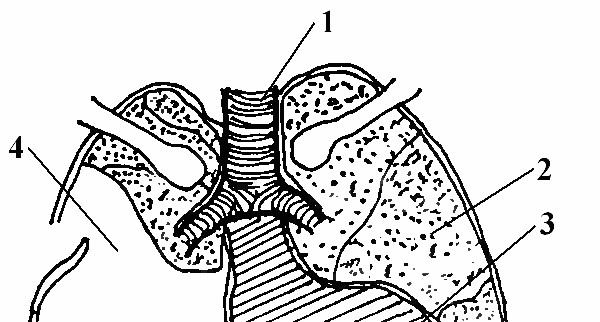

Рис. 32. Види пневмотораксу (В.А. Фролов та ін., 1999): а − закритий пневмоторакс; б − відкритий пневмоторакс; в − клапанний пневмоторакс. 1 − трахея; 2 − легеня; 3 − серце; 4 − повітря
Відкритий пневмоторакс характеризується вільним сполученням плевральної порожнини із зовнішнім середовищем, внаслідок чого повітря входить і виходить через рану грудної стінки. У разі відкритого пневмотораксу повітря, потрапляючи в плевральну порожнину, викликає спадання (колапс) легені. Отже, внаслідок відкритого пневмотораксу порушується легенева вентиляція, робота серця і виникає травматичний нервово-рефлекторний плевропульмональний шок. У зв’язку з колапсом легені настає так зване парадоксальне дихання. Під час вдиху в здорову легеню надходить повітря через трахею, а також зі спалої легені; під час видиху частина повітря потрапляє зі здорової легені в спалу. Парадоксальне дихання значно порушує легеневу вентиляцію і посилює гіпоксемію.
Закритий пневмоторакс розвивається внаслідок швидкого закриття ранового каналу. Надходження повітря припиняється внаслідок зміщення м’яких тканин. Повітря, що потрапило в плевральну порожнину, поступово розсмоктується і помірне його скупчення не спричинює значних функціональних порушень.
Клапанний, або напружений, пневмоторакс виникає внаслідок порушення цілості бронхів або утворення клапана в ділянці рани грудної клітки. Повітря, що надходить під час вдиху в плевральну порожнину, під час видиху не виходить з неї або виходить частково. Відбувається нагромадження повітря в плевральній порожнині, спадання легень і зміщення середостіння. Внаслідок колапсу легені, перегину великих судин і зміщення серця настають тяжкі порушення серцево-судинної діяльності та дихання.
Пневмоторакс розвивається також внаслідок прориву у плевральну порожнину туберкульозної каверни, абсцесу або кісти легені, поранення легені уламком ребра.
Під час огляду потерпілого помітна нерівномірність дихання обох половин грудної клітки, уражена половина відстає від здорової. Крім того, на боці локалізації пневмотораксу простежують збільшення об’єму грудної клітки й розширення міжреберних проміжків. Підтверджують діагноз рентгенологічно – на боці пневмотораксу відсутній легеневий рисунок.
ДМД у разі відкритого пневмотораксу полягає в якнайшвидшому накладанні асептичної герметичної (оклюзійної) пов’язки з метою перетворення відкритого пневмотораксу в закритий. Оклюзійна пов’язка мусить заходити далеко за краї рани (не менше 5 см) і надійно фіксуватися до грудної стінки. З цією метою використовують прогумовану оболонку індивідуального перев’язувального пакета, яку внутрішньою стерильною стороною закріплюють круговими турами бинта або клеолом. У разі його відсутності можна використати поліетиленовий пакет або полотно складене у кілька шарів. Можна застосувати також пов’язку зі смужок липкого пластиру, який спочатку накладають хрестоподібно, а пізніше черепицеподібно з подальшим накладанням стерильної ватно-марлевої пов’язки. Потім потерпілому вводять анальгетики, серцеві засоби й транспортують його у хірургічне відділення у напівсидячому положенні.