Жіноча статева система (systema genitale femininum)
Жіноча статева система (systema genitale femininum) поділяється на внутрішні жіночі статеві органи та зовнішні жіночі статеві органи (мал. 227).
Внутрішні жіночі статеві органи
До внутрішніх жіночих статевих органів належать: яєчник, матка, маткова труба, піхва (мал. 228, 229).
Яєчник (ovarium) – це парний орган, що розташовується в малому тазі позаду від широкої маткової зв’язки. Він утримується на брижі яєчника (mesovarium), що є частиною широкої маткової зв’язки. Яєчник бічною поверхнею прилягає до стінки таза, до яєчникової ямки (fossa ovarica), що розташована в місці поділу загальної клубової артерії на зовнішню і внутрішню клубові артерії. Дном ямки є внутрішній затульний м’яз, покритий затульною фасцією та пристінковою очеревиною. Яєчник має трубний кінець (extremitas tubaria), обернений до торочок маткової труби, та матковий кінець (extremitas uterina) дві вільні поверхні – присередню (facies mеdialis) і бічну (facies lateralis) та два краї – брижовий (margo mesovaricus) і вільний (margo liber). У брижовий край яєчника входять яєчникова артерія (гілка черевної аорти), нерви (симпатичні та парасимпатичні), а виходять яєчникові вени та лімфатичні судини.
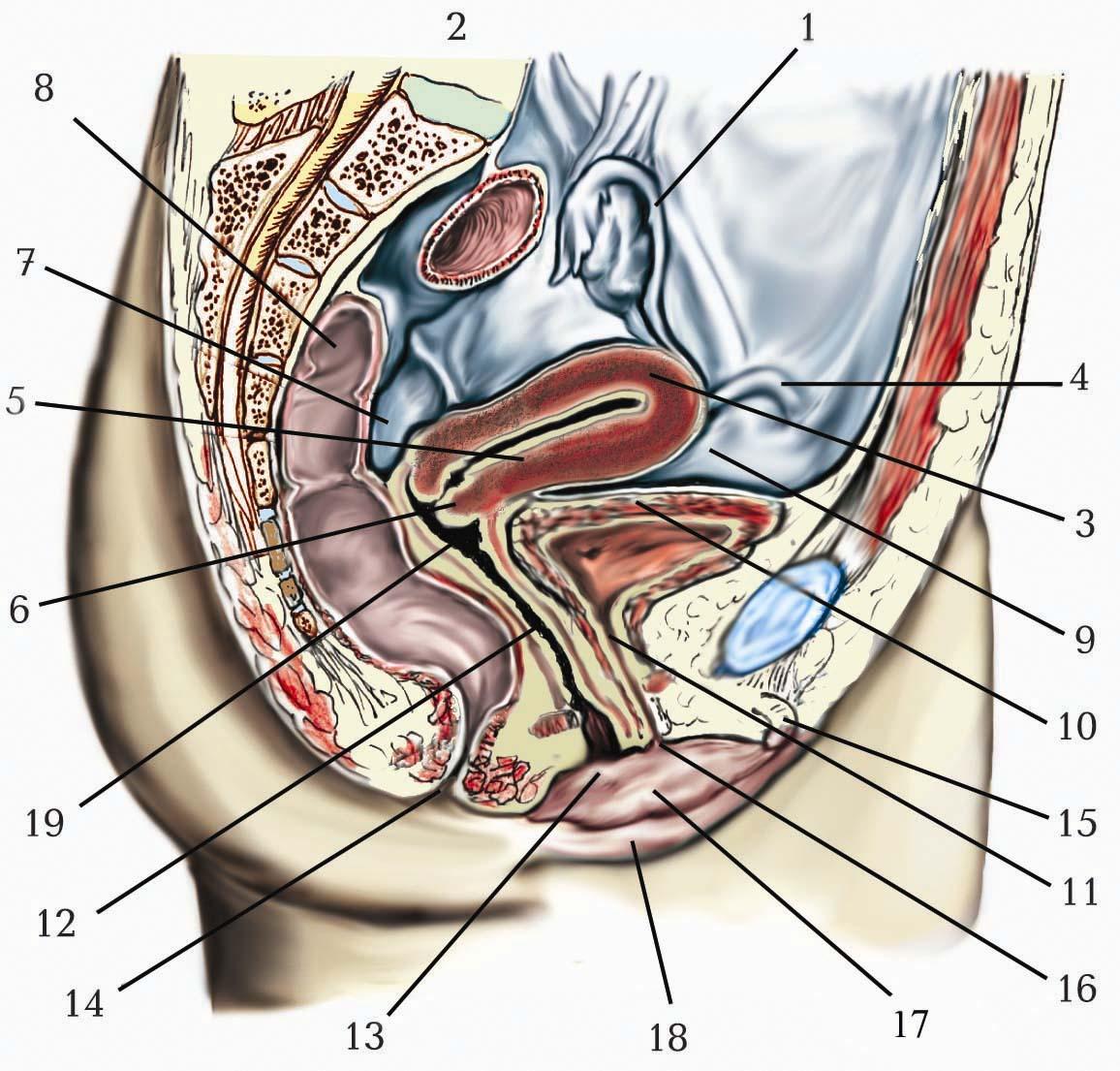
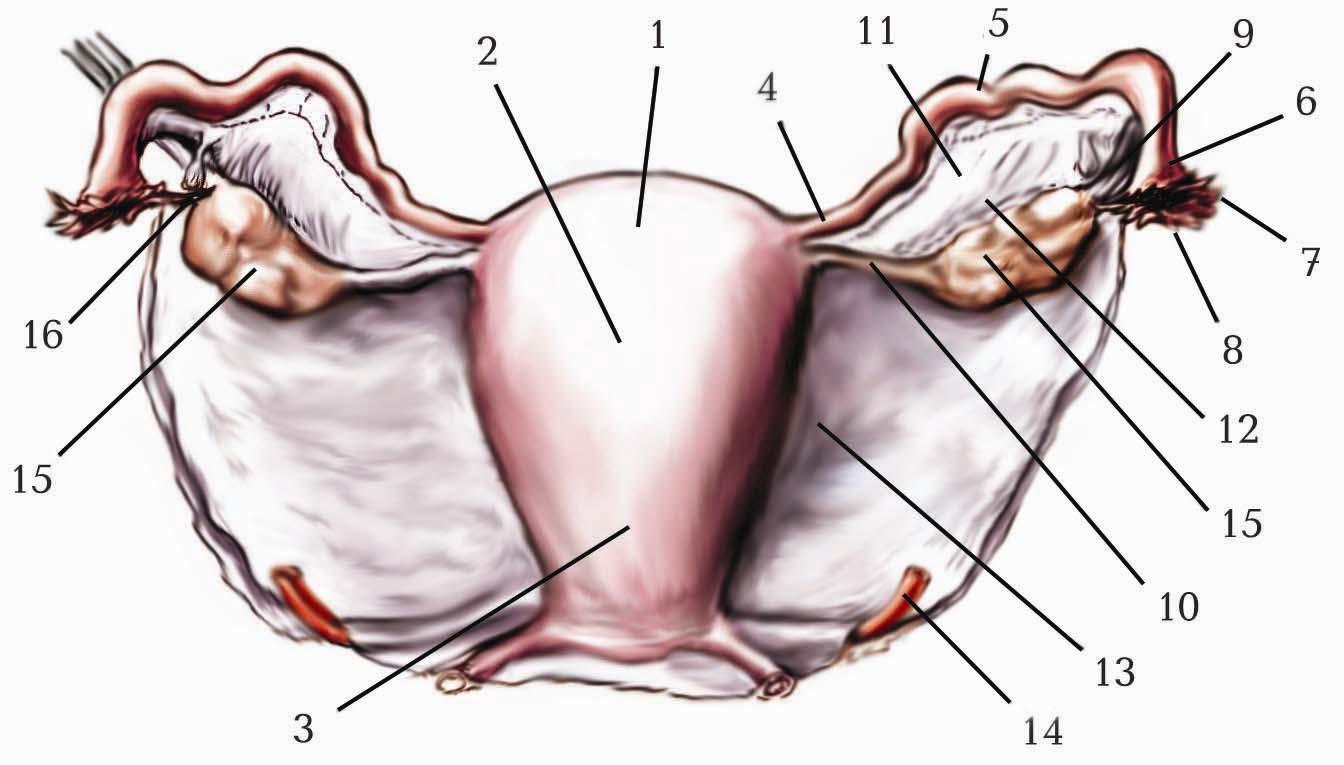
1. Tuba uterina. 2. Ovarium. 3. Corpus uteri. 4. Lig. teres uteri. 5. Cervix uteri (portio supravaginalis cervicis). 6. Cervix uteri (portio vaginalis cervicis). 7. Excavatio rectouterina. 8. Rectum. 9. Peritoneum parietale. 10. Vesica urinaria. 11. Urethra feminina. 12. Vagina. 13. Ostium vaginae. 14. Anus. 15. Clitoris. 16. Ostium urethrae externum. 17. Labium minus pudendi. 18. Labium majus pudendi.
Яєчник розміщений в очеревинній порожнині, але зовні очеревиною не покритий. Він має білкову оболонку (tunica albuginea), покриту одним шаром кубічного епітелію. Строма яєчника (stroma ovarii) утворена сполучною тканиною, в ній багато еластичних волокон. Під білковою оболонкою яєчника розташовується його кора (cortex ovarii). У центрі яєчника залягає мозкова речовина (medulla ovarii).
Кора яєчника – це речовина, в якій розміщені яєчникові фолікули. У новонародженої дівчинки є близько 300 тис. первинних яєчникових фолікулів (folliculi ovarici). У подальшому переважна їх більшість атрофується, перетворюючись на зарослі фолікули (folliculi ovarici atretici). Кілька сотень первинних яєчникових фолікулів залишається і протягом статевого віку жінки дозрівають. Фолікул, в якому є дозріла жіноча статева клітина – яйцеклітина, називається пухирчастим яєчниковим фолікулом (folliculi ovarici vesiculosi). Коли пухирчастий фолікул дозрів, він переміщується до білкової оболонки яєчника, оболонка стоншується і, врешті-решт, розривається разом з оболонкою пухирчастого фолікула. З нього витікає рідина, разом з якою яйцеклітина потрапляє в очеревинну порожнину.
На місці фолікула, який лопнув, розвивається жовте тіло (corpus luteum). Розрізняють справжнє жовте тіло (corpus luteum verum) та несправжнє жовте тіло (corpus luteum spurium). Справжнє жовте тіло розвивається у вагітних жінок, несправжнє жовте тіло – за відсутності вагітності. Поступово на місці несправжнього жовтого тіла формується білясте тіло (corpus albicans). Справжнє жовте тіло функціонує протягом усього періоду вагітності як залоза внутрішньої секреції.
На препараті таза знайдіть зв’язки яєчника. Власна зв’язка яєчника (lig. ovarii proprium) з’єднує його матковий кінець з рогом матки (cornu uteri). Ця зв’язка являє собою волокнисту тканину з непосмугованими м’язовими волокнами, має форму шнура (діаметр 3-5 мм), розміщеного між двома шарами широкої маткової зв’язки.
Друга зв’язка – це підвішувальна зв’язка яєчника (lig. suspensorium ovarii). Вона є складкою очеревини, відходить від бічної стінки таза (на рівні входу в малий таз) і прикріплюється до трубного кінця яєчника. Частина широкої маткової зв’язки, до якої прирощений яєчник, називається брижею яєчника (mesovarium). У брижі яєчника, між її шарами проходять судини та нерви яєчника.
1. Fundus uteri. 2. Corpus uteri. 3. Cervix uteri (portio supravaginalis). 4. Isthmus tubae uterinae. 5. Ampulla tubae uterinae. 6. Infundibulum tubae uterinae. 7. Fimbriae tubae uterinae. 8. Ostium abdominale tubae uterinae. 9. Lig. suspensorium ovarii. 10. Lig. ovarii proprium. 11. Mesosalpynx. 12. Mesoovarium. 13. Mesometrium. 14. Ureter. 15. Ovarium. 16. Fimbria ovarica.
Матка (uterus) розміщена в порожнині малого таза між сечовим міхуром спереду та прямою кишкою сзаду: Це порожнистий м’язовий орган грушоподібної форми, здавлений спереду назад. У матці розрізняють дно(fundus uteri), тіло (corpus uteri) та шийку (cervix uteri), два бокових краї (margo lateralis). Шийка матки зрощена зі стінками піхви, частина шийки матки розташовується в піхві, тому в ній виділяють надпіхвову частину (portio supravaginalis cervicis) та піхвову частину (portio vaginalis cervicis). Піхвова частина (див. мал. 229) закінчується вічком матки (ostium uteri). Вічко матки обмежоване передньою губою (labium anterius) та задньою губою (labium posterius). У жінок, що не народжували вічко округлої форми, а у тих, що народжували має вигляд щілини. Задня губа тонша і більше виступає в просвіт піхви.
Порожнина матки (cavitas uteri) має трикутну форму. У порожнину матки відкриваються правий та лівий маткові вічка маткової труби (ostium uterinum tubae uterinae), вони розташовані в межах правого та лівого кутів порожнини матки. На межі переходу тіла матки в її шийку визначте перешийок матки (isthmus uteri). Тут починається канал шийки матки (canalis cervicis uteri), який сполучає порожнину матки з порожниною піхви. У місці початку каналу шийки матки розрізняють два внутрішніх вічка матки – анатомічне та гістологічне (ostium anatomicum et hystologicum uteri internum).
Стінка матки має такі шари: зовнішній шар, – серозна оболонка утворена очеревиною (tunica serosa); середній шар – м’язова оболонка, утворена непосмугованою м’язовою тканиною (tunica muscularis); внутрішній шар – слизова оболонка (tunica mucosa).
Серозна оболонка це нутрощева очеревина, що покриває матку і надпіхвову частину її шийки з усіх боків, тобто матка покрита інтраперитонеально. Переходячи з передньої стінки матки на задню стінку сечового міхура, очеревина утворює міхурово-маткову заглибину. Слід зауважити, що частина передньої поверхні шийки матки очеревиною не покрита, тому іноді матку відносять до органів, що покриті очеревиною мезоперитонеально.
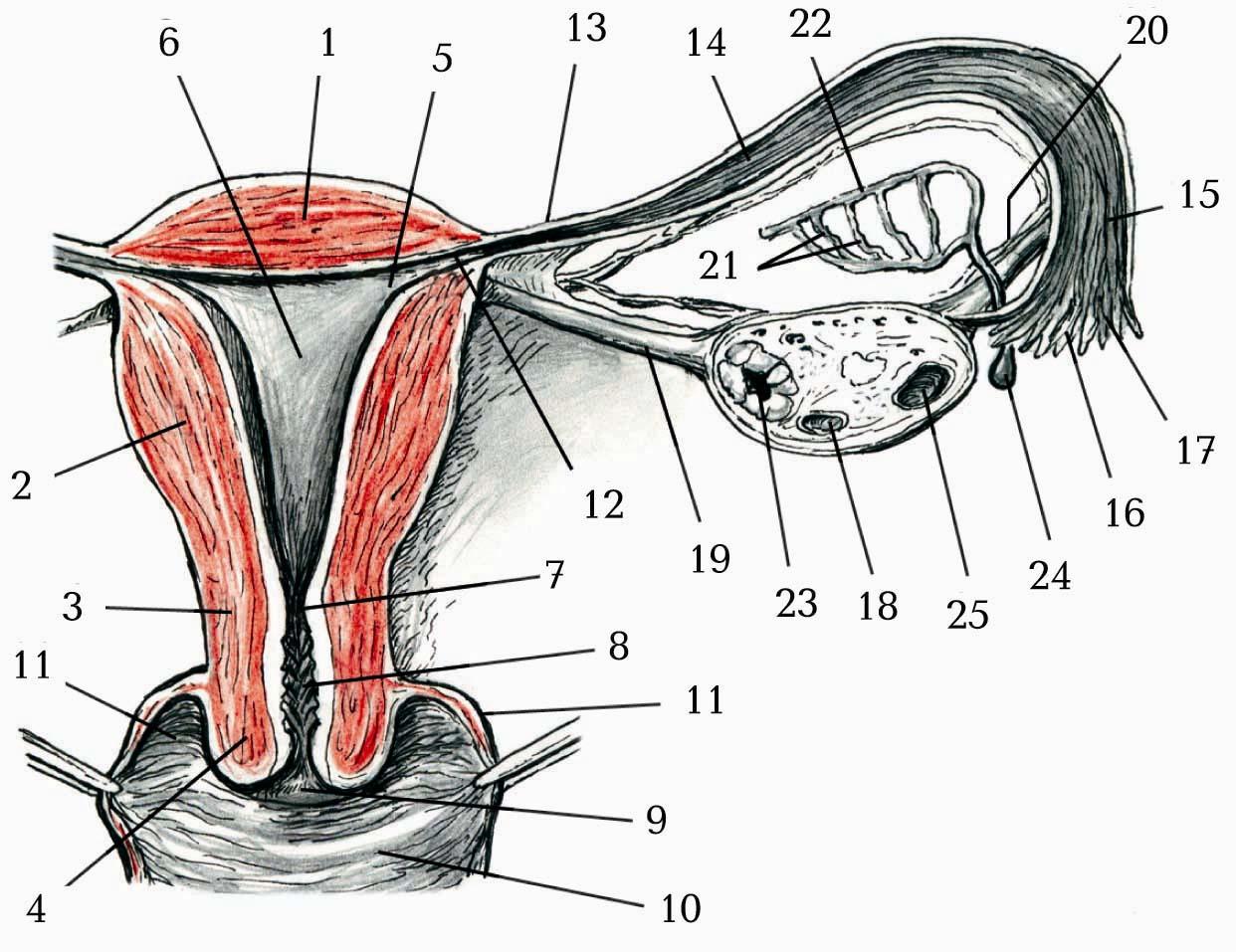
1. Fundus uteri. 2. Corpus uteri. 3. Cervix uteri (portio supravaginalis). 4. Cervix uteri (portio vaginalis). 5. Ostium uterinum tubae uterinae. 6. Cavitas uteri. 7. Isthmus uteri. 8. Canalis cervicis uteri. 9. Ostium uteri. 10. Vagina. 11. Fornix vaginae. 12. Pars uterina tubae uterinae. 13. Isthmus tubae uterinae. 14. Ampulla tubae uterinae. 15. Infundibulum tubae uterinae. 16. Fimbriae tubae. 17. Ostium abdominale tubae uterinae. 18. Ovarium. 19. Lig. ovarii proprium. 20. Lig. suspensorium ovarii. 21. Ductuli epoophori transversi. 22. Ductus epoophori longitudinalis. 23. Corpus luteum. 24. Appendix vesiculosa. 25. Folliculus ovarici vesiculosus.
У місці переходу із задньої стінки матки очеревина покриває задню стінку піхви (у межах заднього склепіння піхви) і передню стінку прямої кишки, утворюючи прямо кишково-маткову заглибину.
У м’язовій оболонці матки є тонкий сполучнотканинний каркас. Розміщені в цьому каркасі непосмуговані м’язові волокна переплетені в різних напрямках. М’язова оболонка має багато кровоносних судин, великих вен. Її поділяють на зовнішній, середній та внутрішній м’язові шари. У період вагітності м’язова оболонка стовщується, довжина м’язових волокон збільшується в 10 разів, товщина – в 4 рази (товщина стінки матки наприкінці вагітності 0,5-1см). Після пологів відбувається зворотний, інволютивний, процес.
Слизова оболонка має товщину 1-1,5 мм в порожнині тіла матки, 2-3 мм в каналі її шийки. На передній та задній стінках каналу шийки матки утворюються пальмоподібні складки (plicae palmatae). Слизова оболонка матки покрита призматичним війчастим епітелієм. Війки епітелію спрямовують пересування рідини в напрямку до отвору матки. Епітелій слизової оболонки каналу шийки матки має багато клітин, які виділяють слиз. Крім того, зустрічаються і слизові залоз.
Маткові залози (glandulae uterinae) за своєю будовою належать до простих трубчастих залоз і мають вигляд роздвоєних трубочок. Біля вічка матки війчастий призматичний епітелій, що покриває слизову оболонку матки, замінюється на багатошаровий плоский епітелій.
Зв’язки матки.
Широка маткова зв’язка (lig. latum uteri) (права та ліва), починається від краю матки i закінчується на бічній стінці таза. Зв’язка має два шари очеревини: її передній шар перейшов з передньої стінки матки, а задній – із задньої стінки матки вздовж її краю. Верхній край широкої маткової зв’язки вільний, вздовж нього розміщена маткова труба. Нижній її край доходить до дна таза, де передній шар переходить в очеревину, що утворює міхурові-маткову заглибину, а задній – в очеревину, що утворює прямо кишково-маткову заглибину.
Частина широкої маткової зв’язки (див. мал. 228), на якій утримується маткова труба, називається брижею маткової труби (mesosalpinx). На задній поверхні широкої маткової зв’язки розміщений яєчник, до переднього краю якого прирощується брижа яєчника (mesovarium), що є другою брижею в складі широкої маткової зв’язки. Решта цієї зв’язки називається брижею матки (mesometrium). Між шарами широкої маткової зв’язки збоку та спереду від шийки матки розміщена сполучнотканинна приматкова клітковина (parametrium), яка є видозміненим підсерозним прошарком. Приматкова клітковина переходить у клітковину, яка оточує сечовий міхур, пряму кишку, піхву.
Позаду від широкої маткової зв’язки проходять сечовід і маткова артерія. Це необхідно враховувати під час операції видалення матки, щоб випадково не перерізати сечовід замість маткової артерії.
Кругла маткова зв’язка (lig. teres uteri) – це сукупність волокнистих та непосмугованих м’язових волокон. Вона починається від рога матки нижче i спереду від маткової труби, йде між двома шарами широкої маткової зв’язки, по стінці малого таза, під очеревиною, що її покриває, і через внутрішнє кільце входить у пахвинний канал, виходить з нього через зовнішнє кільце.
У межах зовнішнього отвору пахвинного каналу зв’язка поділяється віялоподiбно на окремі пучки, зміцнюючи зовнішнє кільце пахвинного каналу. Тому, у жінок пахвинні грижі виникають рідше, ніж у чоловіків. Закінчується зв’язка, вплiтаючись своїми волокнами в шкіру лобка і великих соромітних губ.
Кардинальна зв’язка матки (lig. cardinale) розташована в лобовій площині, має сполучнотканинні та непосмуговані м’язові волокна, починається від країв шийки матки, йде по дну таза між двома шарами широкої маткової зв’язки, вздовж її нижнього краю i закінчується на стінці таза. Ця зв’язка парна, нижнім краєм зрощується з фасцією промежини.
Прямокишково-матковi (ligg. rectouterina) зв’язки проходятьу стріловій площині. Вони починаються від тазової поверхні крижової кістки і куприка, розташовані збоку від прямої кишки, їх волокна входять в стінку прямої кишки, доходять до бічної поверхні шийки матки i прикріплюється до неї.
Матка фіксується парним (правим та лівим) прямокишково-матковим м’язом (m. rectouterinus). Він починається на задній поверхні шийки матки, проходить збоку від прямої кишки (обмінюючись з нею м’язовими волокнами), прикріплюється до окістя тазової поверхні крижової кістки в межах II-III крижових хребців. М’яз складається з непосмугованих волокон, разом із прямо кишково-матковою зв’язкою він розміщується в товщі прямо кишково-маткових складок (plica rectouterina) очеревини.
Нормальне положення матки.
Положення, що характеризується нахилом тіла матки вперед відносно шийки матки, коли вісь тіла матки та вісь шийки матки утворюють кут, відкритий вперед, називається антефлексією матки. Положення, що характеризуються нахилом матки вперед відносно осі таза, коли вісь матки і вісь таза утворюють кут, відкритий вперед, називається антеверзією.
Маткова труба (tuba uterina) розміщена в малому тазі, вздовж верхнього краю широкої маткової зв’язки, очеревиною покрита інтраперитонеально.
Маткова труба має такі частини: маткову частина (pars uterina); перешийок маткової труби (isthmus tubaе uterina); ампулу маткової труби (ampulla tubae uterinae); лійку маткової труби (infundibulum tubae uterinae). Лійка маткової труби закінчується торочками маткової труби (fimbriae tubae). Одна торочка найдовша і має назву яєчникової торочки (fimbria ovarica). У лійці маткової труби відкривається черевне вічко маткової труби (ostium abdominale tubae uterinae), діаметром 2 мм. У порожнині матки в куті між її дном та тілом відкривається маткове вічко маткової труби (ostium uterinum tubae uterinae). Діаметр цього вічка – 1,5 мм. Обидва вічкам маткових труб відкриваються в основі «трикутника» порожнини матки.
Шари стінки маткової труби: серозна оболонка (tunica serosa), підсерозний прошарок (tela subserosa), м’язова оболонка (tunica muscularis), слизова оболонка (tunica mucosa). Слизова оболонка утворює трубні складки (plicae tubariae), вона покрита одношаровим призматичним війчастим епітелієм. Залоз у стінці маткової труби немає. Однак частина епітеліальних клітин виділяє секрет для зволоження її слизової оболонки.
М’язова оболонка маткової труби – це непосмугованi м’язові волокна, розташовані в два шари: внутрішній – коловий (stratum circulare) та зовнішній – поздовжній (stratum longitudinale).
Пересування яйцеклітини по матковій трубі від яєчника в матку відбувається завдяки хвилеподібному скороченню м’язової оболонки (від лійки труби до матки) i коливанню війок епітелію слизової оболонки маткової труби. Час просування яйцеклітини по матковій трубі – 3 доби – 10 діб. Якщо яйцеклітина запліднена в матковій трубі, вона проникає в порожнину матки і фіксується до її стінки (імплантується) – розвивається маткова вагітність.
Піхва (vagina)починається від шийки матки (див. мал. 227) i закінчується отвором піхви (ostium vaginae), який відкривається в присiнок піхви (vestibulum vaginae). Піхва має передню та задню стінки. Передня стінка (parіеs anterior) прилягає до дна сечового міхура і зрощена з сечівником. Задня стінка (parіеs posterior) – у верхній частині покрита очеревиною, а в нижній прилягає до передньої стінки прямої кишки. У піхві розташована піхвова частина шийки матки (portio vaginalis cervicis). Між шийкою матки (її піхвовою частиною) та стінками піхви утворюється склепіння піхви (fornix vaginae). Воно має передню, задню та дві бічні частини. Передня частина (pars anterior) обмежована передньою стінкою шийки матки та передньою стінкою піхви. Задня частина (pars posterior), глибша, ніж передня, обмежована задньою стінкою піхви та задньою стінкою шийки матки. Бічні частини (partes laterales) обмежовані бічною поверхнею шийки матки та бічними частинами стінок піхви.
Спереду від піхви розташований сечовий міхур. Нижче від сечового міхура до піхви прилягає задня стінка сечівника. Стінку сечівника з передньою стінкою піхви тісно з’єднує сполучна волокниста тканина, завтовшки 1 см. Тут за певних умов можуть виникати сечівникові-пiхвовi нориці. У випадках ускладненої патології можуть також виникати прямокишково-пiхвовi нориці. До піхви в межах передньої та бічної частин склепіння прилягає сечовід. Він з’єднаний зі стінками піхви сполучнотканинною клітковиною. Навколо піхви розміщується добре розвинене венозне сплетення.
Вивчіть будову стінки піхви. Вона має слизову оболонку (tunica mucosa), м’язову оболонку (tunica muscularis) і зовнiшню оболонку (tunica adventitia). У зовнішній, оболонці є значна кількість еластичних волокон, в неї вплітаються волокна м’язів промежини. М’язова оболонка зрощена із зовнішньою та слизовою оболонками. М’язову оболонку утворюють переважно поздовжні непосмугованi м’язові волокна. До слизової оболонки прилягають колові м’язові волокна. Колові волокна найбільше розвинені навколо отвору піхви. М’язові волокна піхви щільно переплетені з волокнами м’язів промежини. Слизова оболонка піхви покрита багатошаровим плоским епітелієм. Підслизового прошарку немає. Слизова оболонка стінки піхви має багато поперечних піхвових зморшок (rugae vaginales).
По середній лінії передньої та задньої стінок піхви поперечні зморшки потовщуються, підвищуються i разом утворюють передній та задній стовпи зморшок (columna rugarum vaginae anterior et posterior). У нижній частині переднього стовпа зморшок утворюється сечівниковий кіль піхви (carina urethralis vaginae). У цьому місці до зовнішньої поверхні стінки піхви прилягяє сечівник. У межах переднього та заднього стовпів зморшок піхви розвинені підслизове венозне сплетення та непосмугованi м’язові волокна. Це зумовлює значну щільність стовпів зморшок піхви. Слизова оболонка піхви залоз не має. Подекуди в ній зустрічаються поодинокі лімфатичні вузлики. В основі слизової оболонки розвинені еластичні волокна.
Зовнішні жіночі статеві органи
До зовнішніх жіночих статевих органів (ogana genitalia feminina externa) відносять – жіночу соромітну ділянку (pudendum femininum). До соромітної ділянки належать: лобкове підвищення, великі соромітні губи, малі соромітні губи, присінок піхви, дівоча пліва, цибулина присінка, великі присінкові залози, малі присінкові залози, клітор, жіночий сечівник (мал. 230).
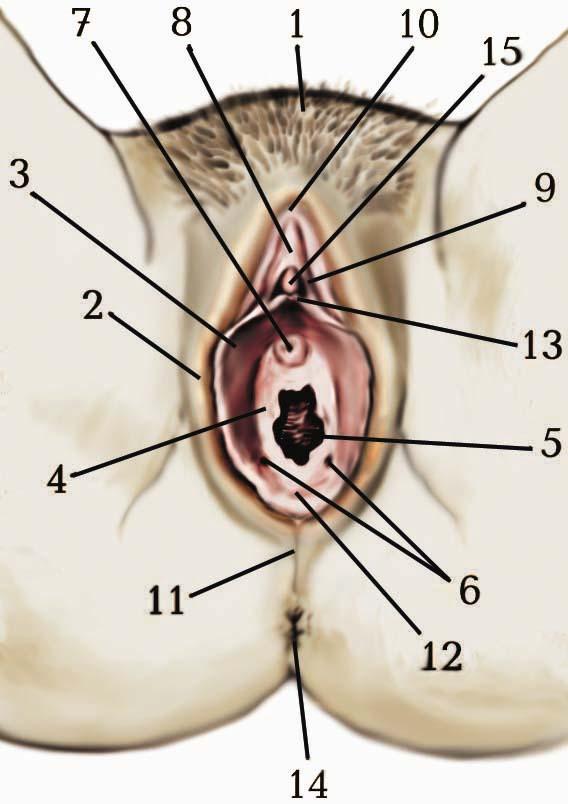
1. Mons pubis. 2. Labium majus pudendi. 3. Labium minus pudendi. 4. Hymen. 5. Ostium vaginae. 6. Ostium ductus glandulae vestibularis major. 7. Ostium urethrae externum. 8. Clitoris. 9. Preputium clitoridis. 10. Comissura labiorum anterior. 11. Comissura labiorum posterior. 12. Fossa vestibuli vaginae. 13. Frenulum clitoridis. 14. Anus.
Великі соромітні губи (labia pudendi majora) – парні складки шкіри, які обмежовують соромітну щілину (rima pudendi). Спереду та ззаду від соромітної щілини права і ліва великі соромітні губи з’єднуються між собою передньою спайкою губ (comissura labiorum anterior) та задньою спайкою губ (comissura labiorum posterior). Шкіра великих соромітних губ зовні покрита волоссям, має потові та сальні залозки, пігментована. На присередній поверхні великих соромітних губ волосся немає. Товщу великої соромітної губи утворює підшкірна жирова клітковина, в якій проходять еластичні волокна та венозні сплетення. У шкірі передньої частини великої соромітної губи закінчуються волокна круглої маткової зв’язки.
Малі соромітні губи (labia pudendi minora) – це складки шкіри, що мають бічну і присередню поверхні. Бічна поверхня прилягає до присередньої поверхні великої соромітної губи, тоді як пресередні поверхні обох малих соромітних губ обмежовують присінок піхви.
Задні кінці малих соромітних губ з’єднуються між собою вуздечкою соромітних губ (frenulum labiorum pudendi), яка обмежовує ззаду ямку присінка піхви (fossa vestibuli vaginae).
Передній кінець малої соромітної губи розділяється на дві ніжки: бічну та присередню. Бічна ніжка (права та ліва) малої соромітної губи йде збоку від клітора і охоплює його спереду, при цьому обидві бічні ніжки з’єднуються між собою, утворюючи передню шкірочку клітора (preputium clitoridis). Присередня ніжка малої соромітної губи, розміщуючись позаду від клітора, зростається з ним. З’єднуючись між собою, права та ліва присередні малих соромітних губ утворюють вуздечку клітора (frenulum clitoridis).
У малих соромітних губах відсутня підшкірна жирова клітковина, в її шкірі немає потових залоз, але є сальні залози. Основу малих соромітних губ утворює сполучна тканина з великою кількістю еластичних волокон та непосмугованих м’язових волокон, а також венозні сплетення.
Присінок піхви (vestibulum vaginae) – ділянка, що обмежована присередніми поверхнями малих соромітних губ. Спереду від присінка піхви розміщений клітор, а позаду від нього ямка присінка піхви.
У присінок піхви відкриваються: зовнішній отвір сечівника (ostium urethrae externum), що розміщений між клітором (спереду) та отвором піхви (ззаду); вивідні протоки великих пристінкових залоз; отвори яких розташовані на при середній поверхні малих соромітних губ, а також вивідні протоки малих присінкових залоз (glandulae vestibulares minores). Отвір піхви прикритий дівочою перетинкою (hymen) чи її залишками. Це тонка сполучнотканинна плівка, яка розміщена на межі між піхвою та її присінком. У дівочій перетинці є один або декілька отворів, різних за формою та розмірами. Дівоча перетинка являє собою два шари слизової оболонки – один шар обернений до піхви, другий – до присінка піхви. Слизова оболонка покрита багатошаровим плоским епітелієм.
Отвір дівочої перетинки найчастіше круглий, кільцеподібний. Рідше спостерігається півмісяцева форма отвору. Іноді зустрічається губоподібна дівоча пліва, яка має вигляд двох складок, що обмежовують щілиноподібний отвір. Рідко спостерігається природжена вада розвитку дівочої перетинки повне її зарощення. У таких випадках отвір у дівочій перетинці роблять оперативним шляхом.
Велика пристінкова залоза (glandula vestibularis major) – парна комірково-трубчаста залоза завбільшки з горошину. Вона розташована в товщі глибокого поперечного м’яза промежини, в межах основи великої соромітної губи. Довжина вивідної протоки залози 1,5 см. Вивідна протока великої пристінкової залози відкривається в присінок піхви, отвір протоки розміщується на присередній поверхні малої соромітної губи, на межі між задньою та середньою її третинами.
Цибулина присінка (bulbus vestibuli) – є печеристе утворення, що складається з парних (правої та лівої) часток, з’єднаних між собою проміжною частиною, що залягає між клітором і зовнішнім вічком сечівника.
Права та ліва частки цибулини присінка розташовані збоку від отвору піхви. Венозне сплетення, що утворює цибулину присінка, переплітається зі сполучнотканинними та непосмугованими м’язовими волокнами, утворюючи печеристі розширення.
Лобкове підвищення (mons pubis) – це ділянка підшкірної жирової клітковини над лобковим симфізом, покрита волоссям.
Клітор (clitoris) є гомологом печеристих тіл чоловічого статевого члена. Він складається з двох печеристих тіл (corpora cavernosa). Кожне з них має ніжку клітора (crus clitoridis), яка приростає до окістя нижньої гілки лобкової кістки. Ніжка клітора має довжину 4 см. Права та ліва ніжки зближуються і, з’єднавшись, утворюють тіло клітора (corpus clitoridis), яке закінчується головкою клітора (glans clitoridis). Печеристі тіла клітора утворені печеристою тканиною, зовні вони покриті білковою оболонкою (tunica albuginea). Головка клітора печеристої тканини не має. Вона побудована із щільних пучків волокон, між якими проходить велика кількість кровоносних судин.
Жіночий сечівник (urethra feminina) починається на дні сечового міхура внутрішнім вічком сечівника (ostium urethrae internum) і закінчується зовнішнім вічком сечівника (ostium urethrae externum), яке розташоване приблизно на 2 см нижче і позаду від клітора в присінку піхви. Позаду від сечівника розташована піхва, стінки їх зрощені між собою. Сечівник проходить позаду і знизу від лобкового симфізу, пронизує глибокий поперечний м’яз промежини. Діаметр сечівника 0,8-1,2 см, довжина 2,5-3,5 см. Між задньою поверхнею лобкового симфізу та передньою стінкою сечівника розміщене венозне сплетення. Стінка сечівника має два шари – слизову оболонку (tunica mucosa) та м’язову оболонку (tunica muscularis). На слизовій оболонці має поздовжні складки.
На задній стінці є найбільш виражена складка – сечівників гребінь (crista urethralis). Епітелій слизової оболонки вистилає сечівникові заторки (lacunae urethrales). У слизовій оболонці є розгалужені сечівникові залози (glandulae urethrales), багато еластичних волокон. Навколо сечівника є знаходиться добре розвинене венозне сплетення, подібне до печеристої тканини. М’язова оболонка утворена непосмугованими м’язовими волокнами. Є два шари м’язової оболонки: внутрішній – поздовжній та зовнішній – коловий, що зв’язаний з м’язовим шаром сечового міхура в ділянці його трикутника. Зовні від м’язової оболонки стінки сечівника розміщується зовнішній м’яз-замикач сечівника (m. sphincter urethrae externus). Він складається з посмугованих м’язових волокон, скорочується довільно. Цей м’яз охоплює верхню третину сечівника, а в межах нижніх двох третин оточує сечівник і піхву.
Навколо внутрішнього вічка сечівника розташований внутрішній м’яз-замикач сечівника (m. sphincter urethrae internum). Він складається з не посмугованих м’язових волокон і його скорочення регулюються автономною нервовою системою.