Основи рятування і збереження життя людини у невідкладному стані
Поняття травми, типи травм. Травматичний шок
Травми, або ушкодження – це функціональні чи анатомічні зміни в організмі, які виникають внаслідок дії різних чинників зовнішнього середовища. Залежно від пошкоджувальних чинників розрізняють механічні, фізичні, хімічні і психічні травми. Виділяють травми відкриті (поранення) і закриті, які не супроводжуються порушенням цілості шкіри і слизових оболонок.
Травми поділяють на поодинокі та множинні (декілька ушкоджень однієї анатомо-функціональної ділянки, наприклад, голови, кінцівки); поєднуванні (декілька ушкоджень різних анатомо-функціональних ділянок, наприклад, голова та грудна клітка); комбіновані (дія на організм різних пошкоджувальних чинників, наприклад, механічного та хімічного).
За тяжкістю травми поділяють на легкі, середньої тяжкості, тяжкі та не сумісні з життям.
Найнебезпечнішими ускладненнями травм є травматичний шок, гостра крововтрата, травматична асфіксія, розвиток інфекції.
Загрозливими ускладненнями тяжких травм є травматичний шок. Безпосередньою причиною травматичного шоку є біль. Розвитку шоку сприяють гостра крововтрата, перевтома, переохолодження, голодування, радіоактивне опромінювання, перенесені важкі хвороби.
Первинний шок розвивається безпосередньо під час або невдовзі після травми, вторинний виникає через 4–24 години після травми через додаткову травматизацію під час транспортування, надання допомоги тощо.
Механізм розвитку (патогенез) шоку полягає у виникненні нервово-дистрофічного процесу. Потужна імпульсація у центральну нервову систему викликає короткочасні явища розлитого збудження. Якщо потік больових імпульсів триває, відбувається виснаження нервових клітин, що викликає гальмування центральної нервової системи. Це призводить до порушення життєво важливих функцій організму. Розвивається гостра судинна та дихальна недостатність, порушення обміну речовин, діяльності залоз внутрішньої секреції. Все це своєю чергою відбивається на функції центральної нервової системи й створюється “замкнуте коло”. Падає артеріальний та венозний тиск, зменшується маса крові, яка циркулює, відбувається спазм дрібних судин. Порушення кровообігу і зовнішнього дихання призводять до порушення газообміну. Розвивається циркуляторна і дихальна гіпоксія, від якої передусім страждає центральна нервова система.
Клінічно розрізняють дві фази шоку: еректильну (фазу збудження) і торпідну (фазу гальмування).
Еректильна фаза розвивається безпосередньо після травми та є короткочасною. Потерпілий в свідомості, кричить, потребує допомоги, жінки часто плачуть, погляд неспокійний, виникає мовне і рухове збудження. Блідість шкіри змінюється на почервоніння, виступає холодний піт, пульс пришвидшується, дихання стає поверхневим і нерівномірним, артеріальний тиск може підвищуватися. У більшості випадків еректильна фаза триває 2–20 хвилин, тривалість фази 2–3 години є поганою прогностичною ознакою. Надаючи допомогу потерпілому на місці, треба пам’ятати про існування еректильної фази шоку і вчасно здійснювати необхідні профілактичні та лікувальні заходи.
Торпідна фаза шоку характеризується пригніченням усіх життєво важливих функцій організму і має такі клінічні ознаки: 1) загальна загальмованість за збереження свідомості (на питання не відповідає, в контакт не вступає, не реагує на оточення);
- зниження або цілковита відсутність реакції на біль (не просить допомоги, не кричить);
- різка блідість шкіри, холодний липкий піт;
- зниження температури тіла;
- зниження сухожильних рефлексів;
- зниження обмінних процесів;
- пришвидшення пульсу і дихання; 8) різке зниження артеріального тиску.
Під час шоку виникають тяжкі розлади функцій організму. Поряд із порушенням функцій нервової, серцевосудинної, дихальної систем настає зниження окисних процесів, порушується функція печінки та нирок, відбувається згущення крові. У разі поглиблення шоку ці зміни прогресують і можуть призвести до смерті потерпілого.
Надання ДМД з ознаками травматичного шоку та його профілактика у разі тяжких травм повинні бути невідкладними. Передусім необхідно перевірити збереження свідомості, наявність пульсу на великих артеріях (променева, плечова, стегнова, сонна), наявність дихання та реакцію зіниць на світло.
За відсутності пульсу, дихання і свідомості, широких зіниць, які не реагують на світло, констатують смерть. Якщо виявляють дві від’ємні ознаки із трьох (свідомість, пульс, дихання) за умови, що зіниці реагують на світло, потерпілому необхідно терміново надавати допомогу.
У дітей травматичний шок виникає часто, розвивається швидко, за короткий час досягає ІІ та ІІІ ступеня, має важкий перебіг, завжди виражена еректильна фаза. Водночас навіть важкі функціональні порушення в органах і системах у більшості випадків є зворотними.
Комплекс протишокових заходів для дітей такий же, що і для дорослих, але боротьбу із шоком у дитини треба починати відразу після травми, проводити швидко й енергійно.
Послідовність дій ДМД у разі травм:
- переконатись у безпеці навколишнього середовища;
- вивільнити потерпілого від завалів, стискання, одягу, що палає;
- усунути з повітропровідних шляхів сторонні тіла – блювотні маси, кров, землю (боротьба з асфіксією);
- за відсутності дихання провести ШВЛ методом “рот до рота” або “рот до носа”;
- у разі зупинки серця зробити НМС;
- тимчасово зупинити зовнішню кровотечу;
- ввести знеболювальну речовину для зменшення або уникнення больових подразнень (омнопон, промедол, пантопон);
- зігріти хворого (укутування теплими ковдрами, обкладання грілками, гарячий чай, якщо немає протипоказань);
- накласти асептичну пов’язку на рану чи опікову поверхню;
- здійснити транспортувальну іммобілізацію у разі переломів, великих ушкоджень, опіків чи відморожень кінцівок;
- транспортувати до лікувального закладу (за відсутності свідомості у лежачому положенні на животі з поворотом голови набік).
Кровотечі: причини виникнення, ознаки, класифікація та способи тимчасової зупинки
Кровотечею називають витікання крові з просвіту кровоносних судин унаслідок порушення цілісності судинної стінки. Найчастіше причиною кровотеч є механічне ушкодження тканин і органів (стихійні лиха, транспортні катастрофи, травми, хірургічні втручання), рідше – порушення анатомічної цілісності стінки судини під час попереднього захворювання судин або тканин, (атеросклероз, гнійна інфекція, запалення, пухлинний процес, некроз) або патологічний стан судинної стінки за якого порушується проникність судинної стінки й форменні елементи крові виходять із судини у м’які тканини (жовтяниця, авітамінози, променева хвороба, сепсис, порушення процесів зсідання крові). Розрізняють власне кровотечу, крововилив і гематому. Під час кровотечі кров активно витікає з судини в навколишнє середовище, у порожнину органа або внутрішні порожнини тіла людини. У разі крововиливу кров, яка витікає з кровоносної судини, просякає навколишні тканини. Гематома – це штучна порожнина, утворена розшаруванням тканин кров’ю.
Інтенсивність кровотечі залежить від локалізації рани, кількості пошкоджених судин, їхнього калібру і виду (капіляр, вена, артерія). Найчутливіші до крововтрати діти й немолоді люди. Жінки переносять крововтрату краще, ніж чоловіки. Загальна кількість крові дорослої людини складає 7–8 % від маси тіла. Втрату 300–400 мл крові здорова доросла людина, як правило, не відчуває, однак швидкісна втрата 1–1,5 л дуже небезпечна і є причиною розвитку важкої анемії (гострого малокрів’я). Втрата 50 % крові смертельна. Головна небезпека у разі кровотеч пов’язана з недостатністю кровопостачання тканин, що зумовлює порушення функцій життєво важливих органів, насамперед головного мозку, серця і легень.
Розрізняють такі види кровотеч: а) за видами судин, що кровоточать; б) залежно від того, куди витікає кров.
За видами судин, що кровоточать, розрізнюють капілярну, венозну, артеріальну, артеріовенозну (змішану) і паренхіматозну кровотечі. Капілярна кровотеча виникає у разі пошкодження капілярів – дрібних кровоносних судин (рис. 14, а). Прикладом такої кровотечі можуть слугувати неглибокі рани, подряпини шкіри. Капілярна кров має яскраво-червоний колір, витікає з рани по краплях і, як правило, зупиняється самостійно.
Венозна кровотеча виникає у разі глибоких ран (колотих, різаних), пошкоджень вен (рис. 14, б). Кров витікає повільно, безперервним струменем темно-червоного кольору (збагачена вуглекислим газом). У разі пошкодження великих вен верхньої половини тіла кров може витікати переривчастим струменем, але синхронно з диханням, а не з пульсом. У разі пошкодження стінки вен на шиї або грудної клітки до них в момент вдиху, внаслідок негативного тиску, засмоктується повітря, яке може викликати закупорку кровопостачальної судини (повітряна емболія) і, як наслідок, призвести до блискавичної зупинки серця і смерті.
Кровотеча з дрібних вен кінцівок легко зупиняється накладанням тугої пов’язки, зупинка ж кровотеч з великих вен викликає певні труднощі.
Артеріальна кровотеча виникає у разі глибоких різаних, рубаних, колотих ран, у випадку пошкодження

Рис. 14. Кровотечі: а – капілярна, б – венозна, в – артеріальна
артерії (рис. 14, в). Небезпека і тяжкість кровотечі визначається калібром пошкодженої судини. Так, до смертельної крововтрати за декілька хвилин може призвести кровотеча зі стегнової або іншої магістральної артерії. Але кровотечі з дрібніших артерій також небезпечні. Під час артеріальної кровотечі кров швидко витікає з рани струменем, що пульсує, іноді фонтаном, яскравочервоного кольору (насичена киснем).
Пов’язка швидко просякає кров’ю, притискання артерії вище рани значно зменшує або спиняє кровотечу. Якщо кровотеча призвела до значної крововтрати, необхідно негайно накласти кровоспинний джгут.
Артеріовенозна (змішана) кровотеча виникає у разі глибоких ран з одночасним пошкодженням артерій і вен.
Паренхіматозну кровотечу спостерігають у разі пошкодження паренхіматозних органів (легені, печінка, селезінка, нирки) і для неї є характерним те, що кровоточить вся поверхня рани. Вона сильна, довготривала і самостійно майже ніколи не спиняється, оскільки стінки судини щільно оточені тканиною органу і є, як би, його складовою частиною. Як наслідок судина не стискається і з просвіту рани безперервно витікає кров.
Залежно від того, куди витікає кров, розрізняють зовніню кровотечу – кров витікає з рани у зовнішнє середовище і внутрішню – коли шкіра не пошкоджена, кров збирається у тканинах або замкнених порожнинах (плевральній, черевній, порожнині черепа, суглобів). Внутрішні кровотечі виникають унаслідок падіння з висоти, сильного удару тупим предметом, стискання і різних захворювань (виразкова хвороба, рак, туберкульоз). У м’яких тканинах кров може утворити гематому або крововилив.
Зовнішня кровотеча не складна для діагностики. Найчастіше вона буває у разі травм голови, шиї, кінцівок. Про характер крововтрати свідчить просякання пов’язки або одягу.
На відміну від зовнішньої (явної), внутрішню кровотечу, яка має прихований характер, розпізнати значно складніше. Багато в чому розпізнавання її полегшують такі прояви, як кровохаркання, кривава блювота і пронос, виділення крові з сечею, маткова кровотеча. Наприклад, виділення крові через рот може бути пов’язане з кровотечою з легень, верхніх дихальних шляхів, стравоходу, шлунка; кров у сечі вказує на кровотечу з нирки, сечового міхура. Дуже важко розпізнати кровотечу в замкнутій порожнині (плевральній, черевній, порожнині черепа). Ці кровотечі відбуваються без явних ознак і можуть бути розпізнані за скупченням крові в тій чи іншій порожнині, за змінами, спричиненими крововтратою, і за симптомами гострої анемії. Гостра анемія (малокрів’я) виявляється наростанням загальної слабкості, втоми, запамороченням. З’являються сухість у роті, спрага, нудота. Унаслідок збільшення крововтрати виникає запаморочення, нестійка хода, втрата свідомості. Такий стан може супроводжуватися блюванням. Простежують також блідість шкірних покривів і видимих слизових оболонок, тому що капіляри порожніють, і кров, що вивільнилася, перерозподіляється у життєво важливіші органи. Пульс частий, у важких випадках стає ниткоподібним (130– 140 уд./хв), слабкого наповнення, дихання часте поверхневе, артеріальний тиск знижений (табл. 3). У разі тривалої кровотечі з’являються судоми і важкі порушення дихання. Хворий помирає від паралічу дихального та серцево-судинного центрів через тяжку кисневу недостатність (гіпоксію). Тяжкість клінічної картини визначається не тільки кількістю втраченої крові, а також і швидкістю крововтрати.
Таблиця 3 Ознаки внутрішньої (прихованої) кровотечі
Ознаки | Внутрішня | Венозна | Артеріальна | Капілярна |
Прискорення пульсу | + | + | + | +/- |
Холодний липкий піт | + | +/- | + | – |
Прискорення дихання | + | +/- | + | – |
Шум у вухах | +/- | +/- | + | – |
Блідість | + | +/- | + | – |
Спрага, нудота і блювота | + | +/- | + | – |
Запаморочення | +/- | +/- | +/- | – |
Слабкість, сонливість | +/- | +/- | + | – |
Апатія | +/- | +/- | + | – |
Відчуття холоду в кінцівках | +/- | + | + | – |
ДМД у разі зовнішніх кровотеч. У разі таких кровотеч ДМД передбачає:
- тимчасове спинення кровотечі;
- створення потерпілому умов, які покращують компенсацію крововтрати;
- забезпечення транспортування потерпілого у лікувальний заклад.
Надання допомоги у разі кровотечі вимагає швидких, точних і обґрунтованих дій. Під час опитування звертають увагу на скарги (наявність спраги, серцебиття, задишки, запаморочення, мерехтіння “мушок” перед очима, відчуття страху). Оглядаючи потерпілого потрібно звернути увагу на швидкість і ступінь просякання кров’ю пов’язки, одягу, на накопичення крові під одягом та у взутті, а також на наявність ознак гострої анемії (блідість шкірних покривів, холодний липкий піт, непритомність, розширення зіниць, слабкий пульс). Під час надання допомоги потерпілий займає зручне положення, а рятівник визначає адекватний спосіб тимчасової зупинки кровотечі враховуючи стан потерпілого і наявні у нього матеріально-технічні можливості.
Спинення кровотечі може бути тимчасовим і остатокним. Тимчасова зупинка кровотечі необхідна для запобігання крововтрати на період транспортування потерпілого в лікувальний заклад і здійснюється переважно на місці отримання травми шляхом самодопомоги або взаємодопомоги, а остаточна – в стаціонарі.
До способів тимчасової зупинки кровотечі належать: а) накладання тугої (стисної) пов’язки;
б) пальцеве притиснення артерії до кістки;
в) максимальне згинання кінцівки у суглобі;
г) накладання кровозупинного джгута.
Накладання тугої пов’язки. Капілярну, венозну кровотечу і кровотечі з невеликих артерій можна зупинити, наклавши тугу пов’язку. Вона найефективніша там, де м’які тканини лежать тонким шаром на кістках (рани черепа, променево-зап’ястного, ліктьового, колінного і гомілково-стопного суглобів, передньої поверхні гомілки). Шкіру навколо рани обробляють 5 % спиртовим розчином йоду або будь-яким іншим антисептичним розчином. На рану накладають стерильні марлеві серветки, складені в декілька шарів, понад них тугу грудку вати (не розмотаний рулон бинта або чисту носову хустинку, складену щільним валиком). Без марлевої прокладки прямо на рану вату накладати не можна. Все це щільно фіксують круговими турами бинта. Грудка вати або скатка бинта стискає просвіти пошкоджених судин, і кровотеча припиняється. Стиснені кровоносні судини швидко тромбуються. За можливістю необхідно надати кінцівці піднесене положення. Для цього під неї можна підкласти валик, щільно скатаний одяг, подушку. Це зумовлює зменшення притоку крові до кінцівки і зниження тиску у венах, що сприяє швидкому утворенню згустків крові у рані.
Для тимчасової зупинки кровотечі з глибокої рани можна зробити тампонаду рани стерильною марлею, яка утримується тугою пов’язкою.
Пальцеве притискання артерії до кістки. Якщо у рятівника не виявиться під рукою перев’язувального матеріалу або джгута, а у потерпілого – масивна артеріальна кровотеча, необхідно негайно притиснути пошкоджену артерію пальцями до кістки вище від рани у разі поранення кінцівки, і нижче від рани – у разі ушкодження судин шиї. Цей метод є найшвидшим і досить ефективним, однак він позбавляє можливості транспортування потерпілого до медичного закладу і потребує значних зусиль. Навіть фізично сильній людині застосовувати цей метод більше, ніж 15 хвилин, складно. Тому такий спосіб треба вважати підготовчим. Він дає можливість зупинити крововтрату і перейти до іншого надійнішого методу, що дає змогу транспортувати потерпілого. Місця пальцевого притискання артерій.
- У разі кровотечі з сонної артерії (рана розташована на бічній поверхні шиї) короткочасну її зупинку досягають притисканням сонної артерії великим пальцем (або чотирма іншими) до поперечного відростка VI шийного хребця по внутрішньому краю грудинно-ключично-соскоподібного м’яза, приблизно в середині її довжини. Якщо потерпілий лежить на спині (рятувальник знаходиться біля голови), потрібно повернути голову пораненого у протилежний бік від пошкодження. Великий палець руки фіксують на підборідді, а інші чотири – за ходом сонної артерії і щільно притискають судину у вказаному місці (рис. 15, а).
- Якщо рана, що кровоточить, розташована на щоці, потрібно притиснути зовнішню щелепну артерію великим пальцем до нижнього краю нижньої щелепи на межі задньої і середньої її третини (рис. 15, б).
- У разі кровотечі з рани в тім’яній частині голови притискають скроневу артерію великим пальцем до скроневої кістки на 1–1,5 см спереду від вушної раковини (рис. 15, в).




Рис. 15. Місця пальцевого притискання артерій: а − сонної; б − зовнішньої щелепної; в − скроневої
- Кровотечу з підключичної артерії зупиняють притисканням її до ребра в надключичній ямці назовні від місця прикріплення грудинно-ключично-соскоподібного м’яза до груднини. Якщо потерпілий лежить на спині, то необхідно повернути його голову в бік, протилежний пошкодженню. Чотирма пальцями обхопити задню поверхню шиї, а великим пальцем притиснути артерію, що кровоточить, до ребра (рис. 16, а).
- Пахвову артерію можна притиснути в глибині пахвової западини до головки плечової кістки на межі передньої третини пахвової западини і задньої поверхні великого грудного м’яза(рис. 16, б).
- Щоб зупинити кровотечу з рани, розташованої на плечі або передпліччі, необхідно притиснути плечову артерію чотирма пальцями до плечової кістки. Артерія проходить вздовж внутрішнього краю двоголового м’яза плеча (рис. 16, в).





Рис. 16. Місця пальцевого притискання артерій:
а − підключичної; б − плечової; в − пахвової
кістки кулаком правої руки, | |
Рис. 17. Місце пальцевого притискання стегнової артерії | посилюючи тиск захопленням правого зап’ястка лівою |
- У разі кровотечі з рани, розташованої на стегні, потрібно притиснути стегнову артерію до стегнової кістки. Притискають її великими пальцями з обхватом стегна іншими чотирма пальцями обох рук. У випадку неефективності пальцевого притискання, можна притиснути артерію в ділянці пахвової складки до горизонтальної гілки лобної

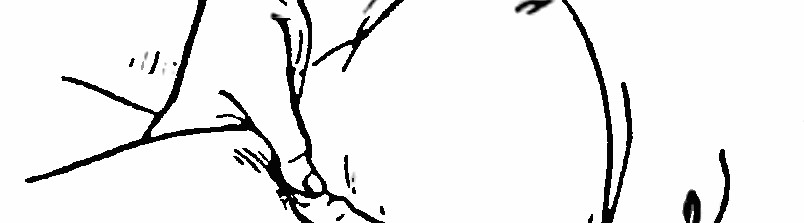

рукою. У повних людей можна притиснути артерію коліном (рис. 17).
Максимальне згинання кінцівки в суглобі. Для тимчасової зупинки кровотечі на місці пригоди можна застосувати максимальне згинання кінцівки в суглобі з подальшою фіксацією її в такому положенні. Цей метод ефективний, якщо рана знаходиться нижче суглобів – ліктьового, кульшового, колінного або в суглобовій ямці. У ділянку суглоба необхідно вкласти тугий ватяно-марлевий валик. Так, наприклад, у разі кровотечі з передпліччя і кисті треба вкласти в ліктьову ямку ватяно-марлевий валик, максимально зігнути руку в ліктьовому суглобі і зафіксувати передпліччя до плеча в положенні максимального згинання (рис. 18, а).


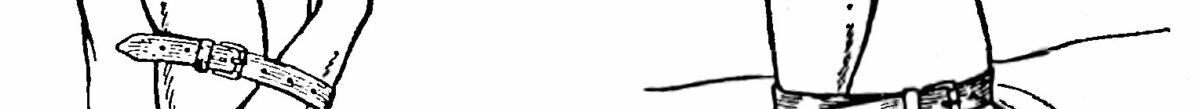







Рис. 18. Способи максимального згинання кінцівки в суглобі: а − ліктьовому;
б − колінному; в − плечовому; г − кульшовому
У разі кровотечі з гомілки або стопи потерпілого необхідно покласти на спину, у підколінну ямку вкласти щільний валик і зафіксувати ногу в положенні максимального згинання в колінному суглобі (рис. 18, б). У випадку пошкодження стегнової артерії потерпілого необхідно покласти на спину, у ділянку пахвини вкласти щільно скручений валик, кінцівку максимально зігнути в кульшовому і колінному суглобах та прибинтувати їх до тулуба (рис. 18, г).
У разі кровотечі з підключичної або з плечової артерії руки заводять за спину та фіксують їх пов’язкою (рис. 18, в).
Максимальне згинання кінцівки у ліктьовому чи колінному суглобі з наступною її фіксацією у цьому положенні у разі поранень передпліччя, гомілки, ступні інколи буває настільки ефективним, що усуває потребу накладання джгута.
Накладання кровозупинного джгута. Для тимчасової зупинки артеріальної кровотечі, переважно внаслідок ушкоджень артерій кінцівок, застосовують накладання кровозупинного джгута – кругове затягування з метою перетискання кровоносних судин. Джгут – це гумова стрічка довжиною 125 см, шириною 2,5 см і завтовшки 3–4 мм. На одному кінці джгута закріплений металевий гачок, на іншому – металевий ланцюжок, або на одному кінці джгута знаходяться пластмасові кнопки, розташовані вздовж нього, а на іншому – декілька круглих отворів.
Джгут накладається тільки у тому випадку, якщо всі попередні заходи (туге бинтування, прямий тиск на рану чи пальцеве притискання артерії до поверхні кістки, максимальне згинання кінцівки в суглобі) виявилися безуспішними, а також у разі травматичної ампутації кінцівки.
У разі артеріальної кровотечі потрібно притиснути артерію, що кровоточить, рукою вище за рану до кістки. Щоб не защемити шкіру, ділянку тіла, призначену для накладання джгута, потрібно захистити одягом, обгорнути косинкою, серветкою або іншим матеріалом. Пошкоджену кінцівку перед накладанням джгута необхідно припідняти. Це забезпечить відтік венозної крові й збільшить приплив крові з периферичного сегмента в загальне русло кровообігу, поповнивши тим самим, хоч би частково, крововтрату. Джгут накладають на кінцівку вище за рану і по можливості ближче до неї, прагнучи максимально зменшити знекровлену ділянку тіла. Джгут розташовують з внутрішнього боку пошкодженої кінцівки (рис. 19, а). Кінцем, що має гачок або кнопку, обгортають кінцівку і розташовують його на передній поверхні криво вгору (рис. 19, б). Інша частина джгута звисає по задній поверхні кінцівки. У такому положенні однією рукою утримують джгут разом з сегментом кінцівки, а інший беруть за звислу частину, сильно розтягують його та обертають навколо кінцівки, притиснувши криво направлений кінець з гачком (кнопками) (рис. 19, в). Поступово зменшуючи натягнення джгута, накладають подальші спіральні витки, прямуючи від периферії до центра, частково закриваючи попередні тури. Закінчивши накладання джгута, ланцюжок застібають на гачок (рис. 19, г). Якщо ж джгут має пластмасові кнопки та отвори, під час розтягання кінця з отворами останні подовжуються, що значно полегшує застібання шляхом проштовхування кнопок в отвори. Критерієм оптимальної сили натягнення джгута є припинення кровотечі з рани. Під останній виток джгута підкладають записку з вказівкою часу накладання в годинах і хвилинах і підписом рятівника, який надавав допомогу.










Рис. 19. Послідовність накладання кровозупинного джгута:
а − підготовка до накладання джгута; б − початок накладання; в
− фіксація першого туру; г − джгут накладено
Після накладання джгута потерпілому необхідно ввести знеболювальні засоби, оскільки в м’язах кінцівки нижче джгута розвиваються сильні ішемічні болі, іммобілізувати кінцівку і в холодний пору року закутати її. Евакуювати поранених необхідно в лежачому положенні.
Треба пам’ятати, що у разі накладання джгута припиняється кровопостачання тканин, а це може призвести до омертвіння кінцівки. Тому максимальний час, на який може бути накладений джгут, у теплу пору року не повинен перевищувати 2 години, а в холодну – 1 годину. Через годину, а взимку кожні 30 хвилин, джгут потрібно послаблювати на декілька хвилин, а потім знову затягувати, дещо вище первинного місця. Цим досягається часткове відновлення кровообігу в кінцівці нижче від місця накладання джгута. Перш ніж ослабити джгут, необхідно вище за нього пальцями притиснути магістральну артерію до кістки.
Джгут можна накладати як на однокісткові сегменти кінцівки (плече, стегно), так і на двокісткові (передпліччя,
гомілка) (рис. 20). На передпліччі і гомілці судини стискаються в міжкістковому просторі м’язами. Потрібно уникати накладання джгута в середній третині плеча, нижній третині стегна і верхній третині гомілки, оскільки це може призвести до ушкодження нерва з наступним парезом або паралічем кінцівки. Кровозупинний джгут також не накладають в ділянці променевозап’ясткового суглоба і над щиколотками, оскільки в цих ділянках не вдається стиснути

Рис. 20. Місце накладання кровозупинного джгута у разі кровотеч з артерій: 1 – стопи; 2 – стегна; 3 – кисті; 4 – плеча,
- – передпліччя / ліктьового суглоба;
- – гомілки, колінного суглоба артерії, і під джгутом розвивається некроз шкіри.
У разі кровотеч у верхній третині стегна і плеча після перетискання артерії кінці джгута можна вивести на зовнішню поверхню кінцівки і закріпити: у разі поранення плеча – на протилежному надпліччі, а у випадку поранення стегна – на протилежній частині тулуба.
Крім кінцівок, джгут можна накладати також для зупинки артеріальної кровотечі з судин на шиї. Для цього на рану в ділянці сонної артерії необхідно покласти щільний ватномарлевий валик або скатку бинта і притиснути його джгутом. Щоб запобігти стисканню петлею джгута життєво важливих органів, необхідно протилежний від пошкодження бік захистити дощечкою (рис.21, а). За відсутності підручних засобів, з цією метою можна використати руку потерпілого. Для цього руку зі здорового боку тіла, зігнену в ліктьовому і променево- зап’ястному суглобах, кладуть на голову, ніби обхоплюючи її. Голову максимально повертають у здоровий бік. Руку, що обхоплює голову, необхідно більше змістити вперед, щоб стрічка джгута не стискала дихальне горло. Рука служить каркасом і надійно захищає від стискання трахею і судини на протилежному боці шиї. Джгут затягують навколо шиї і руки, він повинен стискати лише судини на боці пошкодження
(рис. 21, б).
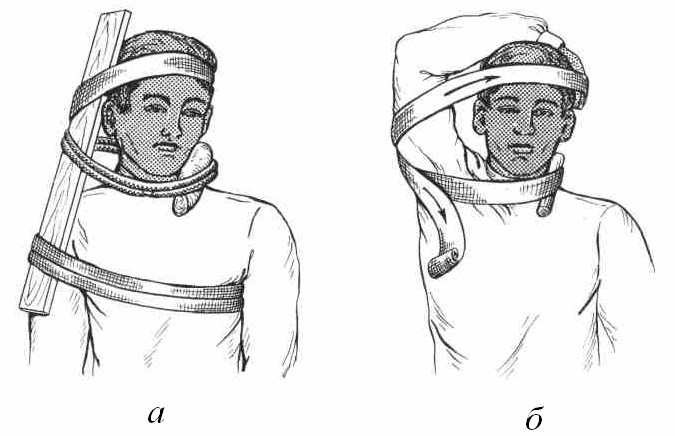
Рис. 21. Тимчасова зупинка кровотечі з сонної артерії за допомогою джгута
Оцінювання правильності накладання джгута. У випадку правильно накладеного джгута кровотеча з рани припиняється. Кінцівка нижче за джгут стає блідою, холодною на дотик. Пульс на периферичних судинах (нижче від джгута) не промацується.
Якщо ж кінцівка синіє і кровотеча з рани посилюється – джгут затягнутий слабко (перетиснені лише вени), його потрібно негайно зняти і заново накласти. У разі надмірного затягування джгута можуть роздавлюватися м’які тканини, внаслідок чого розвивається дуже сильний біль. У такому випадку необхідно обережно послабити натягнення до появи перших крапель крові в рані і знову з невеликим зусиллям, але достатнім для зупинення кровотечі, затягнути джгут.
Помилки у разі накладання джгута:
- накладання без необхідності (кровотечу можна було зупинити іншими способами);
- джгут накладений на голе тіло;
- джгут затягнутий слабко, як наслідок стискаються тільки вени, виникає венозний застій, який призводить до посилення кровотечі з рани;
- дуже сильне затягування джгутом спричиняє пошкодження нервових стовбурів і роздавлювання м’яких тканин, що призводить до розвитку паралічів і некрозів;
- відсутня записка з вказівкою часу накладання джгута (у годинах і хвилинах);
- не здійснена транспортувальна іммобілізація.
- джгут закритий одягом або на нього накладена бинтова пов’язка, що категорично заборонено. Джгут обов’язково повинен бути помітний.
Ускладнення. Небезпечним ускладненням є так званий турнікетний шок. Це важке ускладнення може призвести до летального кінця. Воно зумовлене надходженням у кров значної кількості токсинів, які утворилися в тканинах нижче від джгута. Розвивається воно після зняття джгута. Надміру затягнутий джгут спричиняє роздавлювання м’язів і пошкодження нервів, можуть розвинутися стійкі паралічі й атрофія м’язів. Надто довго перев’язана джгутом кінцівка (понад 2 год) нерідко некротизується. У хворих, що тривалий час знаходилися з джгутом, знижується опірність тканин до інфекції та погіршується їхня регенерація. Рани загоюються повільно і часто нагноюються. Припинення надходження кисню у тканини створює сприятливі умови для розвитку газової гангрени.
Зупинка кровотечі підручними засобами. За відсутності стандартного джгута тимчасово зупинити кровотечу на місці нещасного випадку можна підручними засобами: гумовим бинтом, гумовою трубкою, поясним ременем, косинкою, шарфом, галстуком, носовою хустинкою, шматком тканини тощо. Не можна застосовувати тонкі шнури, дріт, нитки, телефонний кабель, електропровід, тому що вони глибоко врізаються в м’які тканини. Матеріал для імпровізованого джгута повинен бути міцним, достатньої довжини і ширини.
Джгут-закрутка. У разі відсутності гумового джгута чи ременя застосовують імпровізований джгут (косинку, шарф).
Джгут-закрутку накладають завжди вище рани: у разі поранення передпліччя – на плече, гомілки – на стегно. Послідовність накладання джгута-закрутки:
- притиснути пальцем артерію, визначити місце накладання джгута, звільнити відповідну частину тіла від верхнього одягу для забезпечення щільного прилягання джгута;
- скласти джгут-закрутку у вигляді багатошарової стрічки і обернути навколо кінцівки;
- кінці зв’язати подвійним вузлом; вузли зав’язати майже впритул до пошкодженої кінцівки, а не на відстані від неї, оскільки в такому випадку джгут добре не натягнений і кровотеча не зупиняється;
- між вузлами вставити паличку і, обертаючи її, затягнути джгут до повної зупинки кровотечі. Для попередження защемлення шкіри під час закручування і зменшення болю під вузол підкладають тугий валик з матерії або скатку бинта;
- закрутити за допомогою палички петлю і, відчувши невелике стискання, відпустити палець і зняти пов’язку для огляду рани;
- затягувати закрутку доти, поки не припиниться кровотеча (небезпечно продовжувати закручувати джгут уже після видимого припинення кровотечі: це може призвести до ушкодження судин і нервів);
- накласти на рану нову пов’язку, закріпивши паличку вздовж кінцівки чи на тілі;
- перш ніж зафіксувати паличку, необхідно прикріпити до неї записку з зазначенням часу накладання джгута (з точністю до хвилин).
Кровотеча у дітей більш як у 95 % випадків призупиняється після накладання стисної пов’язки. Дітям до трьох років для зупинення артеріальної кровотечі потрібно накласти стисну пов’язку, після трьох років – спеціальні дитячі джгути, еластичніші порівняно з джгутами для дорослих. Правила накладання джгута такі ж, як і для дорослих, тільки його накладають у разі ушкоджень великих артеріальних стовбурів без особливого зусилля. Час накладання джгута влітку становить до 1 год., взимку – до 30 хв.
ДМД у разі деяких видів зовнішніх кровотеч. Такі зовнішні кровотечі, як носова, кровотеча із зовнішнього слухового отвору (з вуха) нерідко трапляються у повсякденному житті і, незважаючи на їхню начебто безпечність, часом супроводжуються значною крововтратою.
Кровотеча з носа. Носова кровотеча може виникнути внаслідок удару в ніс, сильного сякання або чхання, подряпин і саден слизової оболонки носових ходів, тяжких травмах черепа, а також у разі деяких захворювань: діатезі; виразках, що кровоточать; пухлинах; гіпертонічній хворобі. Ступінь крововтрати при цьому може бути різним: від декількох крапель у разі короткочасної кровотечі, до масивної – у разі довготривалої та інтенсивної кровотечі.
Клінічні ознаки. Місце кровотечі найчастіше знаходиться в нижньому передньому відділі носової перегородки. Кров витікає через ніздрю і стікає в носоглотку.
ДМД. Потерпілого розміщують так, щоб голова знаходилася у вертикальному положенні і була злегка нахилена вперед. Кров має стікати до підставленої мисочки. Це дозволить контролювати величину крововтрати. Якщо кровотеча інтенсивна, потерпілого потрібно укласти на спину, голову трохи припідняти, розстібнути комір і пояс. На перенісся і потилицю потрібно накласти холодні компреси або лід. Потерпілий пальцями своєї руки стискає крила носа на декілька хвилин. Якщо кровотеча не зупиняється, то в ніс потрібно ввести марлевий тампон, змочений 3% розчином перекису водню, і притиснути його через крило носа до перегородки. Під час носової кровотечі не можна сякатися, промивати ніс водою, дихати через ніс. Кров, що стікає в носоглотку, необхідно випльовувати. Якщо всі вище зазначені заходи кровотечу не спиняють, потерпілого відвозять до медичного закладу.
Кровотеча з вуха. Причинами кровотечі з вуха можуть бути поранення зовнішнього слухового проходу, хірургічні втручання, переломи основи черепа і деякі інші травми голови, запальні процеси у зовнішньому і середньому вусі, пухлини.
Клінічні ознаки. Різко знижується слух. Біль може не відчуватись. Кров витікає із зовнішнього слухового проходу.
ДМД. Потерпілого кладуть горизонтально, голову дещо припіднімають, у слуховий отвір вводять марлю, складену у вигляді лійки, на вухо накладають асептичну пов’язку і доставляють потерпілого в найближчий медичний заклад. Промивати вухо, слуховий отвір не можна. Якщо ж кровотеча спричинена пораненням вушної раковини, то на рану достатньо накласти асептичну пов’язку, після цього потерпілий може самостійно звернутись до найближчого медичного закладу для подальшого лікування.
ДМД у разі внутрішньої кровотечі. Ефективних засобів тимчасового підтримання гомеостазу у разі внутрішньої кровотечі немає, але існують певні методи, які суттєво можуть знизити її інтенсивність і дозволяють виграти час для транспортування потерпілого в хірургічне відділення й екстреного втручання. Насамперед – це забезпечення спокою потерпілому. Для цього його необхідно покласти на рівну поверхню, надати напівсидячого положення, підклавши під лопатки подушку або скатаний одяг, заборонити вживання їжі та пиття. Покласти холод, наприклад, міхур з льодом або снігом, пляшку з холодною водою на ділянку передбачуваного джерела кровотечі. За можливості ввести кровоспинні засоби (вікасол, етамзилат, вітамін С). Якнайшвидше транспортувати потерпілого до найближчого медичного закладу.