Захворювання кришталика
Понад 50 млн людей мають помутніння кришталика різної інтенсивності, 15–17 млн із них потребують хірургічного лікування, 6–8 % населення після 65 років страждають на катаракту, єдиним методом лікування якої є хірургічне втручання. Щороку з приводу катаракти оперується 0,1–1,4 % населення.
КАТАРАКТА
Катаракта — це будь–яке помутніння кришталика.
Ризик розвитку катаракти збільшується з віком. Факторами ризику є:
- Цукровий діабет.
- Шкідливі звички (алкоголь та куріння).
- Надмірна інсоляризація (перебування під прямими сонячними променями).
- Припинення розвитку катаракти може допомогти носіння сонцезахисних окулярів, що затримують сонячні ультрафіолетові промені.
- Дослідження також показали, що повноцінне харчування знижує ризик розвитку вікової катаракти.
У віці 60 років і старше необхідно один раз на 2 роки проходити повне офтальмологічне обстеження очей. Крім катаракти, лікар може виявити вікову макулярну дегенерацію, глаукому або інше порушення зору.
Раннє лікування багатьох очних хвороб може врятувати зір.
Катаракти бувають природженими і набутими.
Набуті катаракти, у свою чергу, поділяють на старечі (вікові) й ускладнені.
Крім того, за локалізацією помутніння катаракти поділяють на кортикальні, ядерні, капсулярні та поліморфні.
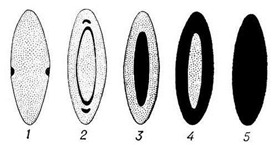
- – передня, задня капсулярні катаракти;
- – навколоядерна шарувата катаракта;
- – ядерна катаракта;
- – кіркова катаракта;
- – повна (натальна) катаракта
НАБУТА КАТАРАКТА.
СТАРЕЧА (ВІКОВА) КАТАРАКТА — це помутніння, що виникає в старечому віці. Досить часто старечу катаракту можна бачити у віці 45— 50 років. Тому їй більше відповідає назва «вікова катаракта».
Стареча (вікова) катаракта має 4 стадії:
- початкова катаракта (cataracta incipiens);
- незріла катаракта (cataracta nondum matura);
- зріла катаракта (cataracta matura);
- перезріла катаракта (cataracta Рypermatura).
Захворювання уражає обидва ока, але інтенсивність помутніння у двох кришталиках може бути різною.
На початковій стадії помутніння локалізуються в кортикальних шарах і мають вигляд спиць колеса. Під час бокового освітлення на тлі чорної зіниці помутніння кришталика мають сірий колір, а при біомікроскопії — на тлі рожевого рефлексу — їх бачимо у вигляді радіальних тіней.
Помутніння кришталика по периферії не впливають або незначно погіршують зір, і хворий не помічає їх. Практично в усіх людей старшого віку під час обстеження з широкою зіницею можна виявити такі помутніння.
Інша справа, коли початкові помутніння кришталика локалізуються в ядрі (ядерна катаракта). За такого виду катаракти вже на початковій стадії хворий спостерігає затуманення і зниження гостроти зору.
Початкова стадія катаракти може тривати від кількох місяців до багатьох років.
На стадії незрілої катаракти помутніння захоплюють як периферію, так і центральну частину кришталика. За умови бокового освітлення кришталик має сірувато–білий колір із перламутровим відтінком. Поверхневі шари кришталика залишаються прозорими. Тому під час фокального освітлення можна бачити тінь від райдужки на глибших мутних шарах кришталика. У прохідному світлі рефлекс з очного дна тьмяний або зовсім відсутній. Гострота зору значно знижена.
На незрілій стадії катаракти кришталик може набухати і збільшуватися в розмірах (тому цю стадію називають ще набухаючою катарактою). Це може призвести до зміщення райдужки вперед, закриття кута передньої камери і загрожувати розвитком гострого нападу глаукоми (див. розділ «Глаукома»).
На стадії зрілої катаракти спостерігають помутніння всіх шарів кришталика. За умови бокового освітлення кришталик гомогенно мутний, сірого кольору. Рефлекс з очного дна відсутній. Гострота зору знижена до світловідчуття.
На стадії перезрілої катаракти відбуваються денатурація і розрідження кришталикових мас. Тверде ядро опускається на дно капсули кришталика і там вільно рухається. Кришталикові маси проникають через капсулу і можуть викликати запалення райдужки і війкового тіла, а також «забити» трабекулу, що призводить до вторинної (так званої факолітичної) глаукоми.
Необхідно зазначити, що на цей час завдяки своєчасному хірургічному лікуванню перезріла катаракта спостерігається дуже рідко.
УСКЛАДНЕНА КАТАРАКТА. Ускладнена катаракта виникає як наслідок інших захворювань ока або цілого організму, а також може обумовлюватися дією певних шкідливих чинників і травмами ока. З боку ока такими захворюваннями є хронічний увеїт, злоякісна короткозорість, пігментна дегенерація сітківки, глаукома тощо. Загальними захворюваннями є цукровий діабет, гіпотиреоз і деякі інші ендокринні захворювання. Ускладнена катаракта виникає також у результаті впливу на око променевої енергії: інфрачервоного (катаракта склодувів, металургів) і рентгенівського опромінення (рентгенівська катаракта).
ТРАВМАТИЧНА КАТАРАКТА. Посідає дещо окреме місце. Вона виникає внаслідок порушення цілісності капсули кришталика у разі проникних поранень і контузій ока. За такої умови настають швидке проникнення вологи передньої камери в кришталик і його помутніння. Травматична катаракта досить часто супроводжується вторинною глаукомою і факогенним іридоциклітом, а тому вимагає негайного хірургічного лікування.
ПРИРОДЖЕНА КАТАРАКТА. Природжені помутніння кришталика можуть виникнути в результаті деяких (зокрема, вірусних) захворювань матері під час вагітності. Природжені катаракти частіше бінокулярні, але можуть бути і монокулярними. Помутніння бувають різної локалізації та розміру. Від інтенсивності та локалізації помутніння залежить ступінь зниження гостроти зору. За умови значного зниження гостроти зору внаслідок природженої катаракти у дитини можуть розвинутися амбліопія, косоокість, ністагм. Природжена катаракта, як правило, стаціонарна, тобто інтенсивність помутніння з часом не прогресує.
Діагностика. У нормі, коли кришталик прозорий, зіниця чорна, подібна до вікон у неосвітленому будинку. Якщо ж у кришталику з’являється помутніння, він стає видимим, і зіниця перестає бути чорною.
У старшому віці за умови склеротичних змін кришталика (факосклероз) у боковому освітленні він теж може бути тьмяним, «видимим». Але факосклероз — це ще не катаракта. Тому в таких випадках про помутніння кришталика можна говорити лише після дослідження його у прохідному світлі. Потрібно пам’ятати також, що тьмяним кришталик стає від набряку за умови декомпенсованої глаукоми і гострого нападу глаукоми.
Лікування. На початковій стадії вікової та ускладненої катаракти проводять консервативне лікування. Застосовують вітамінні краплі в різних комбінаціях: від найпростіших (глюкоза, рибофлавін, аскорбінова кислота) до дуже складних, куди входять різні вітаміни, солі, мікроелементи (віцеїн, вітайодуроль, катахром). Призначають також краплі інших груп ліків: каталін, квінакс тощо.
ПРИРОДЖЕНА КАТАРАКТА КОНСЕРВАТИВНОМУ ЛІКУВАННЮ НЕ ПІДЛЯГАЄ!
На незрілій і зрілій стадіях катаракти консервативне лікування не дає ефекту. Єдиним методом лікування тут є операція. Раніше операцію проводили лише на зрілій стадії катаракти. Тепер рівень офтальмохірургії дозволяє проводити операцію на будь–якій стадії. Єдиним показанням для операції є ступінь зниження гостроти зору через помутніння кришталика. Деякі хірурги вважають зниження гостроти зору до 0,3—0,4 достатнім показанням для екстракції катаракти. Тут велике значення мають ще й соціальні мотиви: хворий у працездатному віці з потребою у високій гострота зору може бути прооперований раніше.
За умови природженої катаракти критеріями для вирішення питання про оперативне втручання є інтенсивність і локалізація помутніння та гостроти зору. Вважається, що мінімальна гострота зору, необхідна для нормального розвитку функції ока, зокрема бінокулярного зору, є 30 % (0,3). Однак у ранньому дитячому віці гостроту зору визначити неможливо. Тому необхідність оперативного втручання визначають за інтенсивністю і локалізацією помутніння. Операцію необхідно проводити якомога раніше (до 1 року), щоб уникнути розвитку амбліопії.
Хірургія катаракти має дуже давню історію і пережила великі зміни. Особливо значними у підходах до екстракції катаракти вони сталися у зв’язку із упровадженням мікрохірургії. Суть операції полягає у видаленні (екстракції) мутного кришталика.
Катаракту можна видалити в капсулі — інтракапсулярна екстракція катаракти. Особливого поширення операція набула після запропонованого у 1961 р. польським офтальмологом Крвавичем методу видалення кришталика за допомогою примороження до його капсули охолодженого металевого наконечника інструмента. Це так звана кріоекстракція катаракти.
У разі екстракапсулярної екстракції катаракти висікають лише передню капсулу кришталика, видаляють ядро і вимивають кришталикові маси; задня капсула кришталика залишається. На даний час, за винятком спеціальних показань, виконують екстракапсулярну екстракцію катаракти.
Крім багатьох інших переваг, вона дає можливість імплантувати штучний кришталик — інтраокулярну лінзу (ІОЛ).
Факоемульсифікація (phacoemulsification, phakoemulsification) – це техніка, задумана і розроблена у шістдесятих роках Сhаrlеs Kelman із метою видалення катаракти методом екстракапсулярної екстракції через невеликий розріз.
Між розробленням процедури та її реалізацією пройшло багато років, продовж яких ставилися експерименти, проводилися перевірки, удосконалювався метод: система факоемульсифікації з іригацією– аспірацією Саvіtrоn/Kelman, що передувала сучасним приладам для факоемульсифікації, була запатентована лише у 1971 році.
Переваг цієї техніки порівняно із найбільш поширеною у ті часи технікою (тобто з технікою інтракапсулярної екстракції) було безліч:
- невеликий розріз із усіма пов’язаними з цим перевагами (скорочення періоду анатомічного видужання, зниження післяопераційного астигматизму, зменшення частоти появи дрібної передньої камери в післяопераційному періоді);
- збереження задньої капсули (поділ на секції–розмежування переднього і заднього відрізків – підтримка склистого тіла у задньому положенні);
- поліпшення аспірації кришталикових мас, що стає більш повною (аспірація при закритій передній камері, більш глибока камера);
- полегшує імплантацію інтракапсулярної лінзи в задню камеру і сприяє кращій переносимості втручання (маленький розріз сприяв збережнню повітря в передній камері з огляду на те, що у ті часи не було віскоеластиків);
- можливість виконувати операцію без накладання швів дає анатомічні та функціональні результати у дуже короткий час і знижує набутий астигматизм.
Імплантація штучного кришталика останніми роками стала дуже поширеною. Існує велика кількість моделей інтраокулярних лінз, що постійно удосконалюються. Штучний кришталик можна імплантувати в задню або передню камеру ока. ІОЛ можна фіксувати в капсулі, у зіниці, до райдужки, у куті передньої камери.
У дитячому віці проводять тільки екстракапсулярну екстракцію катаракти. Особливістю екстракції катаракти у дитячому віці є те, що ядро кришталика ще не сформоване. Тому достатньо зробити невеликий розтин фіброзної капсули тільки для того, щоб відсмоктати катарактальні маси.
Стан ока після екстракції катаракти називають афакією, а після екстракції катаракти з імплантацією штучного кришталика — артефакією, або псевдофакією.
У разі афакії й артефакії передня камера дещо поглиблена. Райдужка не має опори, тому під час рухів ока тремтить. У разі інтракапсулярної екстракції катаракти обов’язковим моментом є периферична іридектомія, тому після операції бачимо базальну колобому райдужки.
Унаслідок видалення кришталика, що бере значну участь у заломленні променів, око стає різко гіперметропічним, тому вимагає корекції. Традиційним методом корекції є окуляри. Необхідні скельця силою + 9,0 + 12,0 діоптрій. Якщо у хворого перед операцією була короткозорість, сила окулярів зменшується, якщо ж була далекозорість — навпаки, збільшується. Крім того, афакічне око позбавлене здатності акомодувати. Тому для роботи на близькій відстані окуляри повинні бути на 3 діоптрії сильніші.
Необхідно мати на увазі, що такі сильні окуляри призводять до збільшення величини зображення на сітківці на 30 %. Тому у разі однобічної афакії і високої гостроти зору іншого ока окуляри не можуть дати злиття зображень на сітківці обох очей. У таких випадках рекомендують корекцію контактними лінзами. Контактні лінзи дають незначне збільшення зображення на сітківці, завдяки чому бінокулярний зір є можливим. Іншою перевагою контактних лінз є те, що немає потреби у важких окулярах із грубими лінзами.
Альтернативою окулярам і контактним лінзам є імплантація під час операції екстракції катаракти штучного кришталика. За умови артефакії оптична система ока не змінюється, і це дає хворому відчуття зорового комфорту. Крім того, ІОЛ забезпечує бінокулярний зір, що так важливо у разі операцій із приводу однобічних, зокрема травматичних, катаракт.
Корекція афакії у дитячому віці є особливо проблематичною. Окуляри є досить грубими і важкими. За умови однобічної афакії така корекція не дає бінокулярного зору. Контактними лінзами в ранньому дитячому віці користуватися практично неможливо. Ідеальною корекцією є імплантація ІОЛ. Тому зрозумілим є прагнення багатьох хірургів проводити імплантацію штучного кришталика в якомога ранньому віці. Водночас імплантація в такому віці викликає і ряд застережень.
Догляд за хворими до і після екстракції катаракти. Ще зовсім недавно після екстракції катаракти накладали на 24 год бінокулярну пов’язку, а хворий 2—3 дні перебував на суворому постільному режимі. Це вимагало особливо ретельного догляду з боку середнього і молодшого медперсоналу. Тепер завдяки розвиткові мікрохірургічної техніки можна досягнути повної герметизації рани. Операції стали безпечнішими, кількість післяопераційних ускладнень зменшилася, а потреба у суворому постільному режимі відпала. Після операції накладають лише монокулярну пов’язку.
Перед операцією хворий повинен пройти обстеження, що передбачає загальний аналіз крові, визначення часу згортання крові й часу кровотечі, загальний аналіз сечі, рентгенографію органів грудної клітки, ЕКГ, консультацію терапевта, стоматолога. Якщо потрібно, призначають лікування.
ЗМІЩЕННЯ КРИШТАЛИКА
Зміщення кришталика бувають природженими і набутими.
Природжені зміщення (ектопія) кришталика, як правило, супроводжуються змінами кістково–м’язової системи. Для таких хворих характерні високий зріст, довгі кінцівки, розхитаність суглобів. Це спадкові захворювання, відомі під назвою Марфана і Марчезані.
Хворі у разі ектопії кришталика скаржаться на поганий зір. Під час обстеження передня камера поглиблена, спостерігається тремтіння райдужки (іридодонез).
Після закапування мідріатиків по краю розширеної зіниці можна побачити екватор зміщеного кришталика. Із віком ектопія кришталика прогресує, може настати підвивих і навіть вивих кришталика в передню камеру або склисте тіло. Вивих кришталика в передню камеру призводить до гострого нападу глаукоми.
Набуті зміщення кришталика виникають після контузії очного яблука. Як правило, одночасно розвивається і помутніння кришталика (катаракта).
Хворий скаржиться на значне зниження гостроти зору. У разі значного зміщення прозорого кришталика може виникнути двоїння. Так само, як і за умови уроджених дислокацій, спостерігаються поглиблення передньої камери, іридодонез. За наявності широкої зіниці можна побачити екватор кришталика.
У разі тяжкої травми може настати вивих кришталика у передню камеру або склисте тіло. Вивих кришталика у склисте тіло може призвести до вторинної глаукоми, а вивих кришталика в передню камеру викликає гострий напад глаукоми.
Лікування уроджених і набутих зміщень кришталика однакове. За умови значного зниження зору, а також у разі вторинної глаукоми внаслідок вивиху кришталика виконують операцію — інтракапсулярну екстракцію кришталика.





